ARTIGO ORIGINAL
SANTOS, Daniela da Silva [1], GONDIM, Daniele Alves Damaceno [2], DIAS, Germana Bueno [3], MACIEL, Jackeline da Costa [4]
SANTOS, Daniela da Silva. Et al. Medicamentos potencialmente inapropriados prescritos a idosos em uma instituição de longa permanência. Revista Científica Multidisciplinar Núcleo do Conhecimento. Ano. 07, Ed. 11, Vol. 14, pp. 181-196. Novembro de 2022. ISSN: 2448-0959, Link de acesso: https://www.nucleodoconhecimento.com.br/saude/inapropriados, DOI: 10.32749/nucleodoconhecimento.com.br/saude/inapropriados
RESUMO
Devido aos avanços de saúde, aumentou-se o número de idosos no mundo. Nessa faixa etária é comum o aumento da quantidade de doenças e consequentemente das medicações utilizadas. Conhecer e analisar as medicações prescritas proporciona maior segurança e efetividade dessas medicações nos idosos. Dessa forma, a questão norteadora do estudo é saber se foram prescritas medicações inapropriadas e houve interações medicamentosas nos idosos da ILPI de Boa Vista-RR. O presente artigo teve como objetivo avaliar as prescrições de medicamentos considerados inapropriados para idosos (MPI) em uma instituição de longa permanência (ILPI) em Boa Vista, Roraima, considerando o grande impacto na sobrevida e qualidade de vida dessa população no uso inadequado dessas medicações. Metodologia: Trata-se de um estudo transversal, descritivo, quantitativo e documental. A coleta de dados foi realizada no período de junho a novembro de 2018 e para análise estatística, utilizaram-se os programas R 3.6.1., Statistic 7.0.e Epi-info 7.3.5. A pesquisa foi aprovada pelo CEP da UFRR sob o parecer nº 3.0066.517. Considerando os critérios de inclusão, foram avaliadas as prescrições de 25 idosos residentes na instituição. Foi utilizado o Consenso Brasileiro de Medicamentos Inapropriados – CBMI (2016) para classificação dos medicamentos inapropriados. Resultados: Dos 113 medicamentos prescritos, 37 foram identificados como medicamentos inapropriados. Dos MPI, os medicamentos do Sistema Nervoso foram de maior prevalência (37,8%; n=14) seguido de Trato Alimentar e Metabólico (24,3%; n=9), os medicamentos mais prescritos aos idosos no período foram omeprazol (64%; n=16) e AAS (40,0%; n=10). Constatou-se uma associação estatística do uso destes medicamentos com o grau de dependência (p=0,03), maior número de diagnósticos (p=0,02) e medicamentos (p=0,00). Foram encontradas também 62 interações diferentes entre os medicamentos inapropriados, sendo 30,6% (n=19) consideradas de risco leve, 50,0% (n=26) de risco moderado e alto (27,4%; n=17). Conclusão: Foi identificado consumo e interações inapropriadas aos idosos da IPLI em estudo. Espera-se que os resultados desta pesquisa auxiliem os profissionais de saúde para melhor adequação às prescrições, prevenindo riscos e garantindo uma melhor qualidade de vida a esse grupo populacional. Considera-se importante atentar aos idosos com as variáveis significativas por serem considerados grupo de risco para prescrição de medicamentos inapropriados.
Palavras-chave: Medicamentos Potencialmente Inapropriados, Saúde do idoso, Terapia medicamentosa.
INTRODUÇÃO
O mundo está envelhecendo e é considerado hoje um fenômeno universal. O envelhecimento populacional é uma resposta à queda de fecundidade, mortalidade e aumento da esperança de vida. Ele é heterogêneo influenciado e associado com gênero, etnia, condições socioeconômicas e geográficas (BRASIL, 2006). O aumento do número de idosos se tornou um desafio na saúde pública, pois acentua as desigualdades sociais e a fragilidade das instituições de saúde, especialmente em regiões com índices menores de desenvolvimento (OPAS, 2003).
Essa nova estrutura demográfica faz com que os países aumentem sua atenção nessa população com intuito de compreender melhor o processo de envelhecimento e manter esses indivíduos independentes e mais integrados à sociedade (KALACHE, 2008 APUD MIRANDA et al., 2016).
Com o aumento da população idosa, também se observou o aumento do consumo de medicamentos. Estima-se que mais de 80% deles utilizam ao menos 1 medicamento por dia e cerca de 1 terço utiliza cinco ou mais concomitantemente (COSTA et al 2008). Isso ocorre porque a idade avançada traz o aumento de morbidades e a necessidade do uso de diferentes medicamentos. As alterações fisiológicas do envelhecimento junto com a polifarmácia contribuem para alterar a farmacocinética e farmacodinâmica dos medicamentos prescritos (GORZONI, 2012), e essa interação medicamentosa aumenta o risco de reações a medicamentos, hospitalização e mortalidade (GOMES; CALDAS, 2008).
Dessa forma, a decisão do medicamento mais adequado é um importante passo na prevenção de agravos à saúde da população idosa. Essa conduta deve ser criteriosa, pois muitos medicamentos geram mais riscos do que benefícios e é essencial avaliar as condições clínicas, terapêuticas e individuais para promoção de uma assistência adequada (ISMP, 2017). Importante também considerar que os mesmos medicamentos responsáveis em prolongar a vida desses idosos, são os mesmos que podem comprometer sua qualidade de vida, logo, o problema não é exclusivo apenas por seu consumo, mas sim pela forma irracional que pode ser utilizado (COSTA et al., 2008).
Considerando que geralmente o uso de medicamentos é essencial para esse grupo populacional, erros e inadequações são bastante comuns, algumas estratégias estão disponíveis para analisar a segurança dos fármacos em idosos, os mais utilizados os critérios de Beers e a lista PRISCUS. No Brasil, publicaram uma lista de medicamentos inapropriados para idosos, elaborada com base nos critérios de Beers e Gallagher especialmente para ser usada no país.
Ao considerar que estudos farmacêuticos contribuem para melhoria da segurança com medicamentos, esta investigação teve objetivo avaliar as prescrições de medicamentos considerados inapropriados para idosos (MPI) em uma instituição de longa permanência (ILPI) em Boa Vista, Roraima, considerando o grande impacto na sobrevida e qualidade de vida dessa população no uso inadequado dessas medicações. A pergunta problema é voltada a descobrir se houve prescrição de medicamentos potencialmente inapropriados (MPI) e interações medicamentosas graves ofertadas aos idosos residentes em uma instituição de longa permanência de Boa Vista, Roraima por meio da pesquisa de prontuários e prescrições médicas correlacionando seu uso com o perfil social e clínico dos idosos bem como as principais interações medicamentosas entre esses medicamentos.
METODOLOGIA
Trata-se de uma pesquisa descritiva, quantitativa, transversal realizada em uma ILPI localizada no município de Boa Vista-RR. A população do estudo foi analisada através da análise das prescrições médicas elaboradas entre de junho a novembro de 2018. Para seleção da amostra, foi feita consulta aos prontuários dos idosos da instituição que utilizaram algum MPI nesse período. Foram excluídos da análise os idosos que possuíam dados incompletos, faleceram antes do término da coleta de dados ou foram institucionalizados depois do período.
Para classificar os medicamentos, foi utilizada a classificação anatomical therapeutic chemical (ATC), adotada pela OMS. Para classificação ATC foram excluídos os medicamentos tópicos, vitaminas e sais minerais, suplementos nutricionais e fitoterápicos.
Para identificação dos fármacos prescritos aos idosos da instituição, foi realizada consulta à lista elaborada pelo consenso brasileiro de medicamentos potencialmente inapropriados para idosos -CBMI, para as interações medicamentosas potenciais entre os MPI prescritos, foi utilizada o site drug interactions checker (Medscape) além do material de apoio consultado nos artigos e pesquisas nas bases de dados Scielo e LILACS.
Os dados foram tabulados e analisados com auxílio do Microsoft Excel, versão 2013, Epiinfo®, versão 7.3.5 e Statistic versão 7.0. A análise dos dados foi feita por estatística descritiva de todas as variáveis (frequência simples e relativa) além das medidas de tendência central e de dispersão (média e desvio-padrão). Foi utilizado o teste amostral paramétrico (coeficiente de relação de Pearson) quando homogeneidade de variância.
O teste exato de Fisher foi utilizado para comparar diferenças de proporções de variáveis categóricas. Todos os testes consideraram o critério de significância das variáveis o valor crítico de p<0,05.
Este projeto de pesquisa foi submetido e aprovado pelo comitê de ética em pesquisas envolvendo seres humanos da Universidade Federal de Roraima (CEP-UFRR), conforme a resolução do CNS nº 466/2012, com o parecer nº 3.066.517.
DESENVOLVIMENTO
O estudo contou com 25 idosos residentes (22 homens e 3 mulheres), com média de idade de 77,2 ± 9,0 anos, dos quais 36% (n=9) com menos de 74 anos, 36,0% (n=9) entre 75-84 anos e 28,0% (n=7) com mais de 85 anos (Tabela 1).
Tabela 1 – Distribuição dos idosos residentes na ILPI segundo sexo, faixa etária, tempo de institucionalização, grau de dependência e diagnósticos. Boa Vista-RR, 2019 (n=25)
| Variável | n(%) |
| Sexo | |
| Masculino | 22(88,0) |
| Feminino | 3(12,0) |
| Faixa etária (anos) | |
| ≤ 74 | 9(36,0) |
| 75-84 | 9(36,0) |
| ≥ 85 | 7(28,0) |
| Tempo de institucionalização (anos) | |
| ≤ 1 | 5(20,0) |
| 1-4 | 11(44,0) |
| ≥ 5 | 9(36,0) |
| Grau de dependência | |
| Grau 1 | 9(36,0) |
| Grau 2 | 5(20,0) |
| Grau 3 | 11(44,0) |
| Diagnósticos | |
| 1-2 | 10(40,0) |
| 3-4 | 6(24,0) |
| ≥ 5 | 9(36,0) |
| Medicamentos | |
| < 5 | 1(4,0) |
| 5-10 | 6(24,0) |
| > 10 | 18(72,0) |
Fonte: autoria própria (2019).
Devido à maioria dos idosos serem portadores de múltiplas condições crônicas, frequentemente tendem a ser acompanhados por distintos profissionais em diferentes ambientes de cuidado, sobretudo pelas suas necessidades sociais serem mais complexas, tendo também grande quantidade de medicações prescritas. Os cuidados fragmentados dos serviços de saúde acabam exigindo que se reformule o sistema para aperfeiçoar o cuidado em saúde nessa faixa etária (BIERMAN, 2012).
Nesse estudo, 72,0% (n=18) dos idosos residentes tiveram mais de 10 medicamentos diferentes prescritos ao longo do período da coleta de dados, 24,0% (n=6) entre 5 a 10 (24,0%; n=6) e apenas 4,0% (n=1) dos idosos tiveram menos de 5 medicamentos diferentes prescritos durante o período avaliado, sendo a média de 14,0 ± 5,8 medicamentos. No grupo estudado, todos os idosos usaram ao menos 1 medicamento.
Para Santos (2013) torna-se imprescindível o conhecimento das medicações para redefinição de políticas públicas voltadas à saúde do idoso e garantia de sua qualidade de vida.
A influência importante da indústria farmacêutica, o marketing dos medicamentos e da medicalização na formação dos profissionais de saúde facilita a prescrição de muitos fármacos nessa faixa etária. Os prejuízos do uso de medicamentos por idosos são bem reconhecidos e seu uso frequente é muito relacionado com eventos adversos, por isso mesmo pode ser considerado um importante problema de saúde pública. As consequências desse amplo uso de medicamentos podem repercutir tanto clinicamente, economicamente como na segurança do idoso ((SECOLI, 2010).
Na Tabela 2, constam os 113 medicamentos diferentes prescritos aos idosos no período do estudo, os quais estão distribuídos em 9 sistemas/órgãos. Entre os fármacos mais frequentes, 24,7% (n=28) atuam no sistema nervoso, 22,0% (n=25) no trato alimentar, metabólico e 17,6% (n=20) no sistema cardiovascular.
Tabela 2 – Classificação dos medicamentos prescritos aos idosos residentes na ILPI segundo o Grupo Principal Anatômico (1º nível ATC). Boa Vista-RR, 2019 (n=113)
| Classificação ATC 1º nível | n(%) |
| N- Sistema nervoso | 28(24,7) |
| A- Trato alimentar e metabólico | 25(22,0) |
| C- Sistema cardiovascular | 20(17,6) |
| J- Anti-infecciosos de uso sistêmico | 12(10,8) |
| R- Aparelho respiratório | 12(10,8) |
| M- Sistema musculoesquelético | 11(10,0) |
| B- Sangue e órgãos formadores de sangue | 2(1,7) |
| G- Sistema geniturinário/hormônios sexuais | 2(1,7) |
| P- Medicamentos antiparasitários | 1(0,9) |
| Total | 113(100,0) |
Fonte: autoria própria (2019).
Pelos achados desta pesquisa, os medicamentos do Sistema Nervoso são um importante fator no campo da farmacoterapia nos idosos devido sua predominância de uso em relação às demais. Elas podem ser relacionadas ao tratamento e controle das doenças como Alzheimer e demência que afetam 32,0% dos idosos institucionalizados na ILPI no estudo, além dos analgésicos que atuam no Sistema Nervoso bastante comum nessa faixa etária.
Após a classificação dos medicamentos totais por grupos anatômicos, foi feita a identificação dos medicamentos considerados inapropriados de acordo com o que foi definido pelo CBMI. Dos 113 medicamentos identificados (tabela 2), 32,7% (n=37) foram considerados potencialmente inapropriados para idosos (figura 1).
Figura 1 – Distribuição dos medicamentos prescritos a idosos residentes na ILPI segundo sua adequação para uso em idosos. Boa Vista-RR, 2019 (n=113). MPI: medicamentos potencialmente inapropriados para idosos
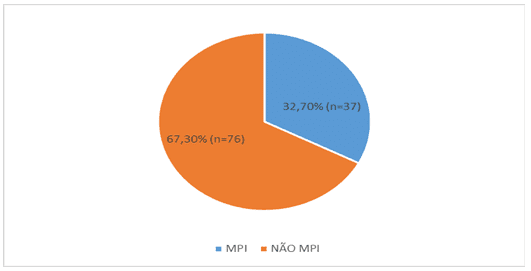
Importante destacar que dos 22 idosos do sexo masculino que usavam MPI, 14 (63%) utilizaram ao longo dos 6 meses 5 ou mais MPI e das 3 idosas (100%) utilizou mais de 5 MPI no período de análise.
Na tabela 3, foram disponibilizados os 37 medicamentos potencialmente inapropriados conforme o seu grupo anatômico e o número de idosos que tiveram sua prescrição no período da coleta.
Tabela 3 – Medicamentos potencialmente inapropriados para idosos (MIP) prescritos a idosos residentes na ILPI. Boa Vista-RR, 2019 (n=25)
| Medicamento | Classificação 1° Nível ATC | n(%) |
| Omeprazol | A: Trato Alimentar e Metabólico | 16(64) |
| Ácido acetilsalicílico | B: Sangue e Órgãos Formadores de Sangue | 10(40) |
| Ibuprofeno | M: Sistema musculoesquelético | 9(36) |
| Levomepromazina | N:Sistema Nervoso | 8(32) |
| Paroxetina | N: Sistema Nervoso | 8(32) |
| Carvedilol | C: Sistema Cardiovascular | 8(32) |
| Risperidona | N: Sistema Nervoso | 7(28) |
| Furosemida | C: Sistema Cardiovascular | 7(28) |
| Pioglitazona | A: Trato Alimentar e Metabólico | 5(20) |
| Betametasona | M: Sistema Musculoesquelético | 5(20) |
| Amitriptilina | N: Sistema Nervoso | 4(16) |
| Haloperidol | N: Sistema Nervoso | 4(16) |
| Fenobarbital | N: Sistema Nervoso | 4(16) |
| Diclofenaco | M: Sistema Musculoesquelético | 4(16) |
| Citalopram | N: Sistema Nervoso | 3(12) |
| Clonazepam | N: Sistema Nervoso | 3(12) |
| Escopolamina | A: Trato Alimentar e Metabólico | 3(12) |
| Nimesulida | M: Sistema Musculoesquelético | 3(12) |
| Tramadol | N: Sistema Nervoso | 2(8) |
| Prometazina | N: Sistema Nervoso | 2(8) |
| Espironolactona | C: Sistema Cardiovascular | 2(8) |
| Digoxina | C: Sistema Cardiovascular | 2(8) |
| Pantoprazol | A: Trato Alimentar e Metabólico | 2(8) |
| Esomeprazol | A: Trato Alimentar e Metabólico | 2(8) |
| Óleo mineral | A: Trato Alimentar e Metabólico | 2(8) |
| Tenoxicam | M: Sistema Musculoesquelético | 2(8) |
| Biperideno | N: Sistema Nervoso | 1(4) |
| Imipramina | N: Sistema Nervoso | 1(4) |
| Quetiapina | N: Sistema Nervoso | 1(4) |
| Zolpidem | N: Sistema Nervoso | 1(4) |
| Doxazosina | C: Sistema Cardiovascular | 1(4) |
| Atenolol | C: Sistema Cardiovascular | 1(4) |
| Metoclopramida | A: Trato Alimentar e Metabólico | 1(4) |
| Meclizina | A: Trato Alimentar e Metabólico | 1(4) |
| Ranitidina | A: Trato Alimentar e Metabólico | 1(4) |
| Celecoxib | M: Sistema Musculoesquelético | 1(4) |
| Ipratrópio | R: Sistema Respiratório | 1(4) |
| Total | 138(100,0) |
Fonte: autoria própria (2019).
Dos medicamentos considerados inapropriados o omeprazol foi o medicamento mais prescrito (16 idosos; 64,0%) seguido do AAS (10 idosos; 40,0%). O Sistema Nervoso foi o sistema que mais teve prescrições de MPI (49 prescrições) sendo que 37,8% (14) dos 37 MPI eram deste grupo, seguido do Trato Alimentar e Metabólico (33 prescrições) representando 24,3% (9) dos 37 MPI (tabela 3). Observou-se na pesquisa que dos medicamentos gerais do Sistema Nervoso 50,0% (n=14) foram considerados inapropriados e dos 37 MPI totais, os MPI do Sistema Nervoso representaram 37,8% (n=14). Dos medicamentos do sistema nervoso o antidepressivo paroxetina (32,0%), levomepromazina (32,0%) e risperidona (28,0%) foram os medicamentos mais prescritos.
Kormelinck (2019) afirma que a intervenção não-farmacológica, psicossocial centrada na pessoa de uma forma multidisciplinar sob medida pode reduzir significativamente a utilização de medicamentos psicotrópicos inadequados nas instituições de longa permanência. De acordo com Wannmacher (2016) a depressão grave, que necessita de alguma intervenção farmacológica é encontrada apenas em 10% das pessoas acima de 60 anos, porém em idoso institucionalizados esse quantitativo sobe para 40%.
A seleção do melhor antidepressivo no idoso deve considerar a experiência anterior do idoso com o fármaco e avaliar a possibilidade de interações medicamentosas e efeitos colaterais que afetam a qualidade de vida (HANLON et al., 2011 apud ASSATO; BORJA-OLIVEIRA, 2015).
Os antipsicóticos devem ser reservados apenas para quadros mais graves que não responderam a medicações comportamentais (FORLENZA; CRETAZ; DINIZ, 2008). Para O’Mahony et al. (2010) seu uso deve ser evitado por causar confusão, hipotensão, efeitos extrapiramidais e quedas.
Do total de medicamentos do sistema cardiovascular, os medicamentos inapropriados representaram 30,0% sendo a medicação carvedilol (32,0%) a mais prescrita do grupo.
De acordo com o CBMI em idosos com DPOC essa medicação pode aumentar o risco de broncoespasmo e por isso nessa situação deve ser evitada. Em segundo lugar ficou a furosemida (28,0%), considerada inapropriada por contribuir para hipovolemia e desidratação favorecendo o surgimento de trombose (FUROSEMIDA).
No Trato Alimentar e Metabólico dos 25 medicamentos prescritos 36,0% (n=9) eram inapropriados, sendo que o omeprazol foi o mais prescrito dentro deste grupo ATC (48%), sendo também o medicamento mais prescrito aos idosos de uma forma geral (64,0%; n=16), seguido do antiglicêmico pioglitazona (20,0%; n=5) e em terceiro lugar, a escopolamina (3,0%;n=12). Conforme Cotta et al (2012) os medicamentos inibidores da bomba de prótons suprimem a secreção de ácido gástrico podendo diminuir sua produção diária em até 95%. Arai e Gallerani (2011) afirmam que a utilização crônica dele e de outros inibidores da bomba de prótons pode levar a acloridria e hipocloridria aumentando risco de infecções entéricas e naqueles que já tinham histórico de infecção por Helicobacter pylori, a utilização pode reduzir a concentração da vitamina B12. Além disso, o omeprazol aumenta o risco de osteoporose/fratura, demência e insuficiência renal em caso de uso crônico (OLIVEIRA et al., 2016).
A absorção de cloridrato de pioglitazona (stanglit) em idosos demora a ser absorvido bem como possui sua meia-vida mais longa do que de em pessoas jovens (PIOGLITAZONA). Para Oliveira et al. (2016) o medicamento possui potencial para promover a retenção de fluido e exacerbar a insuficiência cardíaca em idosos cardiopatas.
Cassoni et al. (2014) afirmam que a escopolamina piora a capacidade cognitiva e o desempenho físico dos idosos pelas suas propriedades sedativas e anticolinérgicas. Para o Oliveira et al (2016) ela pode agravar quadros de constipação crônica. Devem ser evitados em idosos devido aos efeitos adversos que podem ocasionar no Sistema Nervoso Central. Dentro do sistema musculoesquelético, dos 11 medicamentos do grupo, 54% foram considerados inapropriados sendo que o ibuprofeno representou 36% (n=9) de idosos que tiveram sua prescrição, seguido de betametasona (20,0%; n=5) e diclofenaco (16%; n=4).
Os antiinflamatórios não esteroidais – AINES aumentam o risco de hemorragia gástrica além de exacerbar sintomas da hipertensão e aumentar o risco de lesão renal. O uso prolongado de betametasona pode causar efeitos adversos graves (OLIVEIRA et al., 2016).
No presente estudo, dentro do grupo anatômico de sangue e órgãos formadores de sangue 1 dos 2 medicamentos foi considerado inapropriado.
O ácido acetilsalicílico (AAS) foi prescrito a 40% dos idosos (n=10) neste estudo.
Na tabela 4, estão disponíveis os resultados dos testes estatísticos realizados com as variáveis do perfil e caracterização social e demográfica dos idosos.
Tabela 4– Correlação/associação das variáveis: tempo de institucionalização, idade, diagnósticos, sexo, grau de dependência e nº de medicamentos x o uso dos medicamentos potencialmente inapropriados
| Variável* | P | R |
| Tempo de permanência | NS | – |
| Idade | NS | – |
| Sexo | NS | – |
| Diagnósticos | 0,02 | 0,58 |
| Nº de medicamentos | 0,00 | 0,76 |
| Grau de dependência | 0,034 | – |
Fonte: autoria própria (2019); *Legenda: NS=não significativo.
Neste estudo, o tempo de institucionalização não foi significativo (p>0,05) quanto aos testes estatísticos realizados bem com como a variável idade e sexo quanto a quantidade de prescrição de medicamentos inapropriados.
O quantitativo de diagnósticos foi significativo estatisticamente (p<0,05; 0,02), sendo considerada correlação de força moderada (r: 0,58). A variável sobre quantitativo de medicamentos deste estudo também foi estatisticamente significativa (p<0,05; 0,00), sendo considerada correlação forte (r: 0,76). Assim quanto maior foi o número de medicamentos para o idoso maior a quantidade de prescrição de medicamentos inapropriados.
No estudo de Roux et al. (2019), os idosos que utilizavam mais medicamentos tiveram associação com maior prescrição de MPI. Na pesquisa de Gallagher (2007) os idosos que receberam muitos medicamentos tiveram maior risco de prescrição de medicamentos inapropriados.
A variável grau de dependência foi significativa estatisticamente (p<0,05; 0,034), sendo que quanto maior o grau de dependência maior a quantidade de prescrição de medicamentos inapropriados.
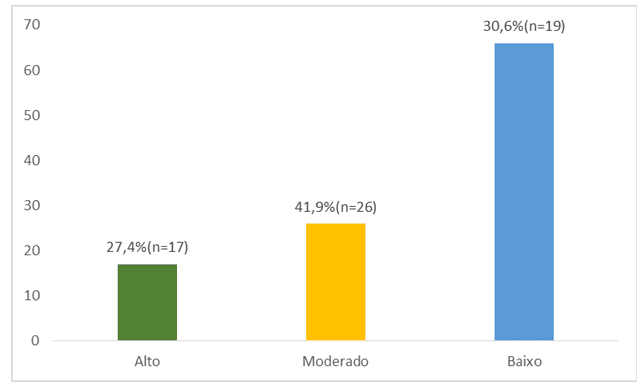
Foram identificadas 62 interações medicamentosas relacionadas aos 37 MPI neste estudo (figura 2). Dessas 30,6% (n=19) dessas interações necessitam de maior atenção aos sintomas ou efeitos colaterais leves que podem ser ocasionados pela diminuição ou aumento dos níveis de alguma das medicações no organismo, bem como efeitos colaterais sem gravidade relevante; 41,9% (n=26) foram vista necessidade de maior cautela devido efeitos adversos mais importantes ou monitoração frequente havendo necessidade em alguns casos de ajustes de dose seja pela potencialização da medicação ou mesmo diminuição dela e 27,4% (n=17) das interações têm efeitos colaterais graves e devem ser evitados a coadministração, de preferência tendo medidas terapêuticas alternativas para substituição. Nesse último caso, somente deve ser usado em situações especiais.
Uma interação ocorre quando um medicamento influencia na ação do outro, sua gravidade, prevalência e consequências são relacionadas às condições clínicas das pessoas, quantitativo e características dos fármacos (SECOLI, 2010). Os idosos são mais vulneráveis devido à maior utilização de medicamentos, estima-se que o risco aumenta para 82% quando os idosos utilizam mais de 7 medicamentos por dia (DELAFUENTE, 2003).
Figura 2 – Distribuição dos riscos entre os tipos de interações medicamentosas dos MPI na ILPI. Boa Vista-RR, 2019 (n=62)
Os medicamentos mais interativos em idosos normalmente são os betabloqueadores, diuréticos, digoxina e antidepressivos, além dos inibidores enzimáticos (como omeprazol) (PASSARELLI, 2005). Neste estudo os medicamentos do sistema nervoso foram os principais responsáveis pelas interações medicamentosas identificadas (citalopram, clonazepam, risperidona, quetiapina, zolpidem, fenobarbital, amitriptilina, haloperidol e paroxetina).
Várias interações são silenciosas e muitas vezes causam danos irreversíveis, por isso é necessário prevê-las a fim de evitar que elas cheguem a ocorrer. Essas interações não se detêm apenas a sintomas graves e catastróficos, pois no dia a dia pode ocasionar tonturas, sedação, hipotensão postural, quedas, confusão que aumentam a morbimortalidade nos idosos.
CONSIDERAÇÕES FINAIS
No estudo, podemos identificar uma quantidade significativa de interações medicamentosas e prescrição de medicamentos inapropriados que podem comprometer de forma relevante a qualidade de vida dos idosos pesquisados.
Embora alguns estudos apontem que os medicamentos potencialmente inapropriados são mais frequentes nos idosos mais jovens, nesse estudo essa variável não foi significante em relação a prescrição de MPI. A prescrição de medicamentos inapropriados foi associada estatisticamente com o grau de dependência, maior número de diagnósticos e medicamentos.
Foram encontrados 37 medicamentos inapropriados e 62 interações medicamentosas diferentes sendo que estas tiveram maior prevalência em medicamentos do Sistema Nervoso. A importância de avaliar a interação possibilita a mudança de conduta frente a um tratamento, diminuição ou aumento de dose ou mesmo substituição do fármaco.
Enfatiza-se a importância das ILPI manterem preocupação constante com a atualização do banco de dados e manterem os prontuários correto e completamente preenchidos, pois o conhecimento das características dos idosos pode favorecer um atendimento mais qualificado.
Considerar sempre métodos não –farmacológicos (ex: fisioterapia para controle da dor) como forma de reduzir o número de fármacos utilizados por idosos e consequentemente também os medicamentos potencialmente inapropriados é importante. Se o uso do medicamento for inapropriado, considerar a menor dose terapêutica ajustando de acordo com a função renal e hepática do idoso, aumentando gradualmente. Sempre que possível, assim que os sintomas agudos regredirem deve-se retirar o medicamento da prescrição.
Singularizar o tratamento para cada idoso institucionalizado favorece a efetividade e segurança da farmacoterapia, além disso, por último e principalmente, preocupar-se em tratar o idoso e não sua doença.
REFERÊNCIAS
ARAI, Ana Elisa; GALLERANI, Sandra Maria. Uso crônico de fármacos inibidores da bomba de prótons: Eficácia clínica e efeitos adversos. 2011, 61 p. Monografia (Especialização em Farmacologia). Centro Universitário Filadélfia-Unifil, Londrina, 2011.
ASSATO, Cíntia Pincelli; BORJA-OLIVEIRA, Caroline Ribeiro de. Psicofármacos potencialmente inapropriados para idosos. Estudos Interdisciplinares sobre o Envelhecimento. Porto Alegre, v. 20, n. 3, p. 687-701, 2015.
BIERMAN Arlene. Averting an impending storm: can we reengineer health systems to meet the needs of aging populations?. PLoS Med. California, v. 9, nº 7, p. 100-267. Jul. 2012.
BRASIL. Ministério da Saúde. Envelhecimento e saúde da população idosa. Brasília: Ministério da saúde, 2006. 192 p.
CASSONI, Teresa Cristina et al. Uso de medicamentos potencialmente inapropriados por idosos do Município de São Paulo. Caderno de Saúde pública. Rio de Janeiro: v. 30, nº 8. ago. 2014.
COSTA, Renata Mazaro et al. Uso de medicamentos por idosos: algumas considerações. Geriatria & Gerontologia. Ilhéus: v. 3, nº 2, p. 126-131, ago. 2008.
COTTA, Leticia Santos Ferreira et al. Uso racional de omeprazol. Infarma-Ciências Farmacêuticas. Brasília: v. 23, nº 9, p. 32-38, dez. 2012.
DELAFUENTE, Jeff. Understanding and preventing drug interactions in elderly patients. Crit Reviews Oncology and Hematology. Milan: v. 48, nº 2, p. 133-43, nov. 2003.
FORLENZA, Orestes Vicente et al. O. O uso de antipsicóticos em pacientes com diagnóstico de demência. Revista Brasileira de Psiquiatria, São Paulo: v. 30, n. 3, p. 265-270, set. 2008.
FUROSEMIDA, [Bula]. São Paulo: Ache. Disponível em: https://www.ache.com.br/wp-content/uploads/application/pdf/bula-paciente-furosemida.pdf
GALLAGHER, Paul et al. Inappropriate prescribing in the elderly. Journal of Clinical Pharmacy and Therapeutics. Irlanda: V.32, nº 2, p. 113–21, abr. 2007.
GOMES, Haroldo Oliveira; CALDAS, Celia Pereira. Uso inapropriado de medicamentos pelo idoso: polifarmácia e seus efeitos. Revista do Hospital Universitário Pedro Ernesto. Rio de Janeiro: v. 7 nº 1, jun. 2008.
GORZONI, Milton Luiz et al. Medicamentos potencialmente inapropriados para idosos. Revista da Associação Médica Brasileira, São Paulo: v. 58 nº 4. Jun. 2012.
INSTITUTO PARA PRÁTICAS SEGURAS NO USO DE MEDICAMENTOS. Medicamentos potencialmente inadequados para idosos. Belo Horizonte, 2017, 9 p.
KORMELINCK, Claudia et al. Reducing inappropriate psychotropic drug use in nursing home residents with dementia: protocol for participatory action research in a stepped-wedge cluster randomized trial. BMC psychiatry, Switzerland: v. 19, n. 1, p. 298, out. 2019.
MIRANDA, Gabriella Moraes et al. O envelhecimento populacional brasileiro: desafios e consequências sociais atuais e futuras. Revista Brasileira de Geriatria e Gerontologia. Rio de Janeiro: v. 19, nº 3, p. 507-519, jun. 2016.
O’MAHONY, Dennis et al. STOPP/START criteria for potentially inappropriate prescribing in older people: version 2. Age Ageing. Irlanda: v.44, nº 2, p. 213-8, 2015.
OLIVEIRA, Márcio Galvão et al. Consenso brasileiro de medicamentos potencialmente inapropriados para idosos. Geriatrics, Gerontology And Aging. São Paulo: v. 10, n. 4, p.168-181, 2016.
OPAS – ORGANIZACIÓN PANAMERICANA DE LA SALUD. Guia Clínica para Atencion Primaria a las Personas Mayores. 3ª ed. Washington: OPAS,2003.
PASSARELLI, Maria Cristina et al. Adverse drug reactions in elderly hospitalised population – inappropriate prescription is a leading cause. Drugs Aging. São Paulo: V.22, nº 9, p. 767-77, 2005.
PIOGLITAZONA. [Bula]. São Paulo: Libbs. Disponível em: https://www.libbs.com.br/wp-content/uploads/2015/12/Stanglit_Profissional_V5.pdf
ROUX, Barbara et al. Potentially inappropriate medications in older adults: a population-based cohort study. Family practice, Irlanda: doi 10,1093, out.2019.
SANTOS, Thallyta Renata. Consumo de medicamentos por idosos. Revista de Saúde Pública. Goiânia: v. 47, n. 1, p. 94-103, 2013.
SECOLI, Silvia Regina. Polifarmácia: interações e reações adversas no uso de medicamentos por idosos. Revista Brasileira de Enfermagem, Brasília: v. 63, n. 1, p. 136-140, fev. 2010.
WANNMACHER, Lenita. Abordagem da depressão maior em idosos: medidas não medicamentosas e medicamentosas. Representação Brasil. São Paulo: v. 1, n. 1, p. 978-85, fev. 2016.
[1] Mestre em ciências da saúde e doutoranda em Epidemiologia em Saúde Pública, Fiocruz, Boa Vista-Roraima, ORCID: 0000-0003-2292-4952.
[2] Mestre em ciências da saúde e doutoranda em Epidemiologia em Saúde Pública, Fiocruz, Boa Vista-Roraima, ORCID: 0000-0001-9087-9562.
[3] Doutora em Biociências e Biotecnologia, UFFR, Boa Vista-Roraima, ORCID: 0000-0001-8513-1445.
[4] Orientadora. Doutora em Ciências Biológicas, UFRR, Boa Vista-Roraima, ORCID: 0000-0002-1147-6018.
Enviado: Setembro, 2022.
Aprovado: Novembro, 2022.