Artigo Original
SANTOS, Jayne Lucivânia Santana [1],BEZERRA, Antônio Fernando de Sousa [2], ANDRADE, Ludercio Morais de [3], CHAVES, José Humberto Belmino [4]
SANTOS, Jayne Lucivânia Santana. Et al. Avaliação anatomopatológica de espécimes de curetagem uterina no rastreamento de mola hidatiforme. Revista Científica Multidisciplinar Núcleo do Conhecimento. Ano 04, Ed. 02, Vol. 03, pp. 55-64. Fevereiro de 2019. ISSN: 2448-0959.
RESUMO
Objetivo: conhecer os aspectos histológicos das espécimes de curetagem uterina realizadas na maternidade do Hospital Universitário Professor Alberto Antunes (HUPAA) com diagnóstico de abortamento e a sua relação com a mola hidatiforme (MH). Metodologia: Estudo descritivo do tipo transversal, retrospectivo. Verificou-se prontuários do setor de patologia e no arquivo geral do hospital para identificação dos casos com diagnóstico clínico ou ultrassonográfico de abortamento ou mola hidatiforme que tiveram material biológico encaminhado ao setor de Patologia Geral para realização de exame anatomopatológico no período de janeiro de 2013 a dezembro de 2016. Foram excluídos os casos de curetagem terapêutica para esvaziamento uterino pós-parto normal e devido a outros diagnósticos. Os dados foram armazenados e analisados no programa Microsoft Excel® 2007. Resultado: No período do estudo, 914 pacientes foram submetidas a curetagem uterina ou a aspiração manual intra-uterina (AMIU), das quais 176 (19,25%) tiveram suspeita clínica ou ultrassonográfica de MH. Dos casos suspeitos de MH, 71,67% (n= 125) foram confirmados pelo estudo convencional, sem imuno-histoquímica. Houve divergência em 29% (51 casos) entre os diagnósticos clínico/ultrassonográfico e histológico. A média de idade das pacientes confirmadas com MH pelo anatomopatológico foi de ±23 anos, sendo 44% (n= 55) menos 20 anos de idade e 52% (n=65) com idade entre 20 e 39 anos. Dos casos de curetagem em que foram identificados a procedência das pacientes (n=103), 31% (n= 32) são da capital e 69% (n= 71) são dos municípios do interior do Estado (AL) e região metropolitana. Identificou-se, em média, por mês, 2,6 casos confirmados como MH e 31,2 casos por ano, sendo os meses de julho e dezembro os de maior incidência, com 11,2% (n=14) cada um. Conclusão: Reconhece-se como necessário o uso de marcadores imuno-histoquímicos como auxílio indispensável para elucidar as divergências diagnósticas e, consequentemente, propiciar o diagnóstico histológico definitivo de MH.
Palavras-chave: Mola Hidatiforme, Doença Trofoblástica Gestacional, Diagnóstico Anatomopatológico, Ultrassonografia, Imuno-histoquímica.
1. INTRODUÇÃO
A história da mola hidatiforme (MH) no Brasil remonta ao final da década de 50 e início de 60, com a abertura da 33ª Enfermaria da Santa Casa da Misericórdia do Rio de Janeiro em 1959, sob a chefia de Jorge de Rezende, na qual recebeu destaque o caso registrado em seus arquivos de uma jovem de 19 anos, nulípara, que após ser submetida a esvaziamento uterino, recebeu alta e retornou 2 anos mais tarde com a doença em seu estágio mais avançado, já progredindo para um coriocarcinoma, levando-a, por conseguinte, ao óbito (1).
Muitas mortes maternas deixaram de ser evitadas pela falta de conhecimento dos profissionais em relação à doença trofoblástica gestacional (DTG) e o seu diagnóstico. Desde então, a DTG ganhou a atenção dos especialistas em saúde da mulher, iniciaram vários estudos na área e centros especializados foram abertos para o tratamento da doença. Muitos esforços têm sido feitos para dar visibilidade e importância à doença de Mola Hidatiforme e suas consequências na morbimortalidade materna, incluindo realização de congressos com foco nas DTG’s, abertura de centros especializados em todo o país, a tentativa de criação da Sociedade Brasileira de NTG e abertura da Comissão Nacional de NTG da FEBRASGO.
Os índices reais da mola hidatiforme no Brasil ainda são subestimados por não haver mecanismos legais que os registre. Atualmente, apesar de todos os esforços da comunidade médica, a doença ainda tem sido a causa de mortalidade materna, reflexo da assistência deficiente ao pré-natal, problemas financeiros maternos e falta de assistência governamental, impedindo o acesso das pacientes portadoras aos serviços médicos para dar seguimento ao tratamento após o esvaziamento uterino. Além disso, o seu diagnóstico tanto pode ser subestimado quanto superestimado pelos métodos usuais, como a dosagem quantitativa do hormônio gonadotrofina coriônica humana sérico – fração beta (b-HCG) e/ou ultrassonografia e o estudo anatomopatológico.
2. METODOLOGIA
Estudo descritivo do tipo transversal, retrospectivo, aprovado pelo comitê de ética e pesquisa da Universidade Federal de Alagoas (UFAL), sob o nº 61405916.4.0000.5013. Teve como objetivo conhecer os aspectos histológicos das espécimes de curetagens uterinas realizadas no Hospital Universitário Professor Alberto Antunes (HUPAA) com diagnóstico de abortamento e a sua relação com a mola hidatiforme. Dentre os casos de abortamento constatados, nos quais realizou-se curetagem uterina e ou aspiração manual intrauterina (AMIU), no período entre 2013 e 2016, provenientes da maternidade do HUPAA, que foram encaminhados material biológico ao setor de Patologia Geral para realização de exame anatomopatológico, identificou-se os casos com diagnóstico clínico- ultrassonográfico e- ou anatomopatológico de mola hidatiforme. Foram verificados os prontuários no setor de patologia e no arquivo geral do hospital para identificação dos casos clínicos em questão e registrado as variáveis de estudo com auxílio do programa Microsoft Excel® 2007.
3. RESULTADOS
No período de 2013-2016, 914 pacientes foram submetidas a curetagem uterina ou AMIU, dos quais 176 (19,25%) tiveram suspeita clínica ou ultrassonográfica de mola hidatiforme. Os demais casos foram diagnosticados como abortamento (retido, incompleto, completo, terapêutico, espontâneo ou infectado) e gestação anembrionada.
Dos casos suspeitos de mola hidatiforme, 71,67% (n= 125) foram confirmados pelo estudo convencional, sem imuno-histoquímica, sendo os demais descritos como restos (ovulares, deciduais, endometriais ou placentários), deciduíte crônica ou aguda, dentre outros casos sem características molares; havendo diferença entre os diagnósticos clínico/usg e histológico num total de 29% (51 casos). Destaca-se a ausência de termos descritivos, a exemplo de aborto hidrópico, que seria esperado nos casos de aberração cromossômica, frequentemente encontrados nas perdas reprodutivas do 1º trimestre gestacional. A média de idade das pacientes confirmadas com mola hidatiforme pelo anatomopatológico foi de ±23 anos, sendo 44% (n= 55) menor de 20 anos de idade, 52% (n=65) com idade entre 20 e 39 anos e 4% (n=5) com idade acima de 39 anos. O serviço de referência do HUPAA abrange pacientes de todo Estado de Alagoas, sendo os casos de curetagem em que foram identificados a procedência das pacientes (n=103), 31% (n= 32) da capital e 69% (n= 71) provenientes dos municípios do interior do Estado e região metropolitana.
Quanto à sazonalidade, em média, são encaminhados 19 casos/mês e 240 casos/ano de curetagem uterina para análise anatomopatológica. Em relação aos casos confirmados de mola hidatiforme (n=125), identificou-se 2,6 casos em média por mês e 31,2 casos por ano, sendo os meses de julho e dezembro os de maior incidência, com 11,2% (n=14) dos casos cada um.
4. DISCUSSÃO
A mola hidatiforme (MH) pode ser de dois tipos: completa (MHC) e parcial (MHP). A MHC ocorre quando todos os cromossomos são de origem paterna, ou seja, o óvulo fecundado não possui núcleo; neste caso, o espermatozoide se duplica gerando uma diploidia cromossômica em 90% dos casos (46,XX); no entanto, pode ocorrer também de um óvulo com núcleo ausente ou inativo ser fecundado por dois espermatozóides, formando molas com cariótipos 46,XX ou 46,XY, nos 10% restantes; assim, observa-se que todos os genes na MHC são de origem paterna (dissomia uniparental) (3,4). Essas anomalias cromossômicas causam a proliferação excessiva do tecido trofoblástico. A MHP é associada ou causada por triploidia (69XXY) e mais raramente tetraploidia (92XXXY), com o conjunto de cromossomos extra haploide de origem paterna (diandria). Essas anomalias ocorrem quando um óvulo normal é fecundado por dois espermatozóides ou um espermatozóide diplóide (3,4). Tanto nos casos de MP quanto nos casos de MC há a formação de vilosidades coriônicas e tecido trofoblástico, porém, com edema e hiperplasia, culminando ambas em abortamento espontâneo. Apesar dessa semelhança, entretanto, na MP pode haver ou não formação de um embrião inviável, já na MC há ausência de desenvolvimento fetal (4).
Apesar de ser considerada uma patologia benigna, há o potencial para transformar-se em neoplasia trofoblástica gestacional (NTG), sendo seus tipos mola invasora, na qual os vilos hidrópicos invadem o miométrio ou os vasos sanguíneos ou, mais raramente, sítios extrauterinos; coriocarcinoma, neoplasia epitelial maligna rapidamente invasiva e que metastatiza amplamente e, por fim, tumor trofoblástico de sítio placentário (TTSP), que apresenta constituição celular monomórfica, com o trofoblasto intermediário caracterizado por célula grande, poligonal e irregular (3,5).
Fatores predisponentes maternos propostos para MH são: extremos de idade materna (na adolescência e entre 40 e 50 anos), gravidez molar antecedente, uso de contraceptivo oral e sua duração, aborto anterior, raça, história reprodutiva pregressa e grupo sanguíneo A (4). Porém há estudos que identificam fatores paternos de risco para MH, tentando-se achar a casualidade, como o realizado por Milane HS et al, que relaciona a ocupação paterna e sua exposição ambiental ao risco de gravidez molar da companheira (6).
No nosso estudo, 48% (n=60) das pacientes estavam na faixa de idade considerada de risco para a mola hidatiforme, ≤19 anos e ≥40 anos. A idade média de 23 anos das nossas pacientes foi menor do que a encontrada em estudo semelhante, com 31 anos; e um número alto de pacientes com idade ≤19 anos e ≥40 anos, num total de 48% (n=60), em comparação a 20% no encontrado por Biscaro A. et al (7), podendo ser explicado pelo alto índice de gravidez na adolescência no nosso Estado. Quanto a sazonalidade, não há estudos que indiquem um padrão de incidência para a mola hidatiforme que se possa comparar com nossos resultados. Porém, encontramos incidência maior nos meses de julho e dezembro.
Quanto a sua incidência no Brasil, Sun et al realizaram um estudo, no período de janeiro de 1980 a dezembro de 1989, no qual, com base em atendimento hospitalar de um único centro, indicaram proporção de um caso de Mola Hidatiforme para 215 gestações. Nessa ocasião, foram quantificados 65 casos de Mola Hidatiforme no centro de referência em questão (8). Pela carência de estudos sobre a epidemiologia da Mola Hidatiforme em nível nacional, este estudo supracitado é considerado o mais relevante, sendo também, o mais citado por outros autores. Belfort & Viggiano trazem que a incidência da gestação molar em centros de referência do Rio de Janeiro e de Goiânia foi de 18 para 1.000 nascidos vivos e 08 por 1.000 partos, respectivamente (9). Maestá et al analisaram os resultados de atividade do centro de referência da doença trofoblástica do Hospital das Clínicas da Faculdade de Medicina de Botucatu durante o decênio 1991-2000; neste estudo, foram analisados parâmetros como incidência, classificação clínica, estadiamento, idade, paridade, modo de diagnóstico, complicações clínicas e o tratamento dos tipos de doença trofoblástica. Os resultados mostraram que incidência da doença foi de 1:92,7 nascimentos, sendo que a mola hidatiforme completa (62,1 %) foi a forma clínica predominante; além disso, a doença trofoblástica foi mais frequente entre pacientes de 13 a 25 anos (70,7 %) e entre nulíparas e primíparas (80,7 %) (10). Utilizando como denominador tecidos obtidos de curetagem uterina, estudos apontam incidência de 2,0-2,5% de mola hidatiforme (7,11), sendo resultado inferior ao encontrado em nosso trabalho, com 13,6% de casos confirmados no anatomopatológico. Na literatura não foram encontrados estudos que indiquem a prevalência de Mola Hidatiforme em Alagoas; além disso, não há registro específico para a doença no banco de dados nacional do Ministério da Saúde (DATASUS). A incidência encontrada no nosso estudo pode ser um indicativo do número de mola hidatiforme no nosso estado, visto que faz parte da rotina encaminhar as pacientes para o HUPAA (centro de referência em MH no Estado), ao terem suspeita clínica ou ultrassonográfica de doença trofoblástica gestacional, para o esvaziamento uterino e acompanhamento clínico.
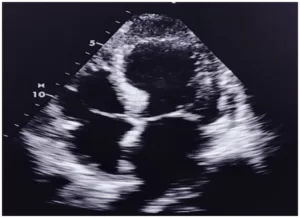
O diagnóstico da mola hidatiforme é feito com base nos achados ultrassonográficos com métodos convencionais (sinal de flocos de neve), dosagem de B-HCG quantitativo, clínica, além do exame anatomopatológico, padrão-ouro, sendo estes exames complementares adicionados ao protocolo da DTG em nosso país. Outros métodos mais sofisticados têm sido indicados, tais como a ultrassonografia em 3D com doppler e a análise do DNA por citometria de fluxo, visto que os métodos comumente empregados têm sido apontados como falhos na obtenção do diagnóstico de mola hidatiforme (12).
O uso rotineiro recente de ultrassonografia transvaginal (USTV) de alta resolução no início da gravidez melhorou o reconhecimento e, portanto, o diagnóstico pré-cirúrgico da gravidez molar. Apesar da introdução da USTV, seu desempenho no diagnóstico pré-operatório é bastante pobre, devido características histomorfométricas das vilosidades hidrópicas. Uma proporção significativa de casos de MH demonstra alteração hidrópica mínima no primeiro trimestre e, portanto, é provável que permaneça não identificável por exame de ultrassonografia antes da evacuação cirúrgica, mesmo com o aprimoramento da experiência dessa técnica. A sensibilidade geral para o diagnóstico ultrassonográfico do MH é de 50 a 86%. O diagnóstico por ultrassonografia de MHC pode ser feito em aproximadamente 80% dos casos, enquanto o da MHP é menos preciso e quase 70% dos casos serão perdidos (13).
Quanto ao exame histopatológico, este ainda é considerado padrão-ouro, porém Atabaki pasdar et al referem que este método ainda é falho visto que não consegue fazer o diagnóstico diferencial entre as diversas causas de placenta hidrópica, apontando a análise de DNA através da citometria de fluxo como método mais eficaz. Afirma então que nenhuma técnica pode ser utilizada individualmente para se fechar o diagnóstico de gravidez molar (14).
No nosso estudo, de 176 casos com suspeita clínica ou ultrassonográfica de gestação molar, apenas 125 foram confirmados no estudo anatomopatológico com a técnica convencional de hematoxilina-eosina, sendo divergentes os diagnósticos em 29% dos casos (n=51). Em um estudo envolvendo 446 pacientes com diagnóstico de abortamento ou mola hidatiforme, 58,3% dos casos que tiveram resultado ultrassonográfico, não levando em consideração o diagnóstico clínico de MH, não foram confirmados na pesquisa histopatológica (7).
O uso da imuno-histoquímica tem sido apontado como coadjuvantes aos métodos diagnósticos usuais, sendo esta uma alternativa de custo relativamente baixo. Atualmente, o uso da pesquisa imuno-histoquímica dos marcadores p57 e p63 tem aumentado a precisão diagnóstica com a consequente diminuição dos erros referentes a falsos-negativos ou falso-positivos decorrentes do uso isolado da técnica de hematoxilina-eosina (HE) na investigação anatomopatológica, aumentando a segurança no resultado deste exame, principalmente nos casos de divergência com o resultado clínico/ultrassonográfico.
A diferença entre MHC e MHP pode ser feita pela imuno-histoquímica através da expressão do gene materno p57 tipo 2, o qual apresenta-se elevado nesta enquanto está ausente ou baixo naquela. A distinção histológica da mola completa de gestações molares parciais é importante. Em casos equívocos, a imunocoloração para p57, um inibidor do ciclo celular, pode ajudar no diagnóstico (4). O gene p57KIP2, um inibidor de quinase dependente de ciclina (CDKI), é transcrito pela mãe, mas o imprinting é determinado pelo pai, e apresenta expressão no tecido decidual materno, como no citotrofoblasto e em células estromais das vilosidades, quando o material genético materno estiver presente no concepto, confirma a MHP. Em contraste, uma vez que os dois cromossomos X nas molas completas são derivados do pai, não ocorre expressão da proteína p57 no citotrofoblasto ou em células estromais dos vilos nas molas completas (4, 15).
A distinção entre as molas hidatidiformes (MHs) de espécimes não-molares e a subclassificação de MH são importantes porque a mola hidatiforme completa (MHC) está associada a um risco aumentado de neoplasia trofoblástica gestacional. No entanto, o diagnóstico baseado apenas na morfologia tem fraca reprodutibilidade interobservador. Estudos recentes demonstraram que o uso da imunomarcação de p57KIP2 melhora a acurácia diagnóstica para a MHC (16). Os resultados da imunomarcação de p57kip2 correlacionaram-se bem com características morfológicas de gestações molares e são úteis na determinação de casos histologicamente equívocos (15). A coloração imuno-histoquímica baseada em polímero de p57kip2 (gene paternalmente impresso, expresso a partir do alelo materno) é um método muito eficaz que pode ser usado para diferenciar a mola completa androgenética de mola parcial e aborto hidrópico, evitando o custo da análise de DNA (17).
O pesquisa imunohistoquímica da expressão do p63, gene antiapoptótico, tem sido estudada também como opção sensível para a diferenciação entre abortamentos espontâneos e mola hidatiforme. Apresenta-se negativo para todas as formas de abortamento e positivo para mola hidatiforme tanto parcial quanto completa (18). Utilizando-se então a combinação da pesquisa do p63 e p57 pode ser útil para a diferenciação entre abortamento de todos os tipos e mola hidatiforme e, respectivamente, mola hidatiforme completa e parcial.
5. CONCLUSÃO
O achado inconclusivo de 51 pacientes reafirma a necessidade de assegurar às pacientes portadoras de doença trofoblástica gestacional acesso integral a um diagnóstico para além das suspeitas clínicas, das dosagens de B-HCG e do exame ultrassonográfico. Identifica-se, então, a necessidade de implementação, para a segurança diagnóstica das mulheres portadoras de MH, atendidas no serviço de referência do Hospital Professor Alberto Antunes, da utilização rotineira da pesquisa imuno-histoquímica, através dos marcadores p57 e p63, garantindo, dessa forma, um potencial de eficiência no diagnóstico e acompanhamento dessa patologia, procedimentos essenciais para um serviço de referência.
6. REFERÊNCIAS
- Belfort P, Baptista AM. A história da neoplasia trofoblástica gestacional no Brasil. FEMINA. 2010; 38 (8): 381-7.
- Montenegro CAB, Filho JR. Rezende: obstetrícia fundamental. 14ª edição. Rio de Janeiro: Guanabara Koogan, 2018.
- Jagtap SV, Aher V, Gadhiya S, Jagtap SS. Gestational trophoblastic disease – clinicopathological study at tertiary care hospital. J Clin Diagn Res. 2017 Aug;11(8):EC27-EC30. doi: 10.7860/JCDR/2017/27232.10458. Epub 2017 Aug 1. In https://www.ncbi.nlm.nih.gov/pubmed/28969138. Consulta em 27.06.2018.
- Ghassemzadeh S, Kang M. Hydatiform mole. StatPearls [Internet]. Treasure Island (FL): StatPearls Publishing; 2018-. 2017 Oct 2. In https://www.ncbi.nlm.nih.gov/books/NBK459155/#article-23062.s5. Consulta em 27.06.2018.
- Stevens FT, Katzorke N, Tempfer C, Kreimer U, Bizjak GI, Fleisch MC, Fehm TN. Gestational trophoblastic Disordens: An update in 2015. Geburtshilfe Frauenheilkd. 2015 Oct;75(10):1043-1050. In https://www.ncbi.nlm.nih.gov/pubmed/26556906. Consulta em 27.06.2018.
- Milani HS, et al. Risk Factors for Hydatidiform Mole: Is Husband’s Job a Major Risk Factor? Asian Pac J Cancer Prev. 2017; 18 (10): 2657-62.
- Biscaro A, et al. Frequência da Mola Hidatiforme em Tecidos Obtidos por Curetagem Uterina. Rev. Bras. Ginecol. Obstet. 2012; 34 (6): 254-8.
- Sun, S. Y; Amed, A. M; Bertini, A. M; Camano, L. Incidência da mola hidatiforme na Escola Paulista de Medicina. Rev. Assoc. Med. Bras. Out-dez 1992; 38 (4): 217-20.
- Belfort P, Viggiano MGC: Epidemiological features of gestational trophoblastic neoplasia in Rio de Janeiro and in Goiânia-Brazil. In Advances in gynecology and obstetrics series. Proceedings of the 12th World Congres of Gynecology and Obstetrics. Edited by Belfort P, Pinotti JA, Eskes TKAB. Gynecol Cancer 1989; 327-332.
- Maestá I, Dalben I, Pedrazzani CD, Uemura G, Consoni M, Rudge MVC. Doença trofoblástica gestacional em um centro de referência terciário – estudo retrospectivo de 10 anos (1991 a 2000). Acta Oncol Bras. 2003; 23: 421-31.
- TASCI Y, et al. Routine histopathologic analysis of product of conception following first-trimester spontaneous miscarriages. J Obstet Gynaecol Res. 2005; 31 (6): 579-82.
- WANG W, et al. Characteristics of Thee-dimensional Power Doppler in Gestacional Trophoblastic Disease. Hindawi Publishing Corporation Disease Markers. 2015; 2015: 917687.
- Alhamdan D, Bignardi T, Condous G. Recognising gestational trophoblastic disease. Best Pract Res Clin Obstet Gynaecol. 2009; 23: 565-73.
- Atabaki pasdar F, Khooei A, Fazel A, et al. DNA flow cytometric analysis in variable types of hydropic placentas. Iranian Journal of Reproductive Medicine. 2015; 13(5):269-274.
- Jun SY, Ro JY, Kim KR. p57kip2 is useful in the classification and differential diagnosis of complete and partial hydatidiform moles. Histopathology. 2003 Jul; 43(1): 17-25.
- Madi JM, Braga AR, Paganella MP, Litvin IE, Da Ros Wendland EM. Accuracy of p57KIP2 compared with genotyping for the diagnosis of complete hydatidiform mole: protocol for a systematic review and meta-analysis. 2016. Syst Rev. 2016; 5: 169.
- Sasaki S, Sasaki Y, Kunimura T, Sekizawa A, Kojima Y, Iino K. Clinical usefulness of immunohistochemical staining of p57kip2 for the differential diagnosis of complete mole. Hindawi Publishing Corporation BioMed Research International. 2015; 2015: 905648, 5 pages.
- Kubelka-Sabit K, Prodanova I, Jasar D, et al. Molecular and Immunohistochemical Characteristics of Complete Hydatidiform Moles. Balkan Journal of Medical Genetics : BJMG. 2017; 20(1):27-34.
[1] Graduanda em medicina pela Universidade Federal de Alagoas (UFAL).
[2] Médico. Graduado em medicina pela Universidade Federal de Alagoas. Professor da Disciplina de Patologia da Faculdade de Medicina (FAMED) da Universidade Federal de Alagoas (UFAL). Doutor em Patologia pelo Hospital Universitário Antônio Pedro – Universidade Federal Fluminense (UFF).
[3] Graduando em medicina pela Universidade Federal de Alagoas (UFAL).
[4] Médico. Graduado em medicina pela Universidade Federal de Alagoas. Professor da Ginecologia da Faculdade de Medicina (FAMED) da Universidade Federal de Alagoas (UFAL). Doutor em Bioética pela Faculdade de Medicina da Universidade do Porto-Portugal (UP).
Enviado: Janeiro, 2019.
Aprovado: Fevereiro, 2019.