ARTIGO DE REVISÃO
UZEDA, Marcos Vinicius Santos [1], ROMAGNOLO, Fernanda Urbini [2]
UZEDA, Marcos Vinicius Santos. ROMAGNOLO, Fernanda Urbini. Microcefalia, novo desafio de atendimento para odontologia. Revista Científica Multidisciplinar Núcleo do Conhecimento. Ano 06, Ed. 06, Vol. 05, pp. 105-132. Junho de 2021. ISSN: 2448-0959, Link de acesso: https://www.nucleodoconhecimento.com.br/odontologia/atendimento-para-odontologia
RESUMO
Os pacientes com alterações neurológicas representam uma parcela expressiva no Brasil. Com o surto do vírus da Zika e confirmação da sua relação direta com danos causados ao Sistema Nervoso Central, o número de neonatos com microcefalia tem aumentado. Pacientes neurologicamente comprometidos, necessitam de acompanhamento interdisciplinar, para estimulação de funções neurológicas pendentes, assim como, de cuidados odontológicos, e o cirurgião dentista precisa estar atento a forma de tratamento e particularidades desses indivíduos. O presente trabalho tem como propósito realizar uma revisão de literatura ressaltando os principais achados sobre a microcefalia e sua relevância para a Odontologia, norteando o conhecimento e a conduta do especialista em pacientes com necessidades especiais no atendimento odontológico.
Palavras-chave: Microcefalia, Plasticidade neuronal, Estimulação precoce.
1. INTRODUÇÃO
No contexto diário dos atendimentos numa clínica odontológica fazem parte pacientes com necessidades especiais. Esses pacientes, tem seu conjunto de órgãos e sistemas em desequilíbrio, que acarreta sequelas e requer ao profissional uma atenção cuidadosa no atendimento (VARELLIS, 2013).
De acordo com Varellis (2013), o paciente especial, não porta uma necessidade, mas uma doença ou deficiência que leva a ter uma necessidade especial.
Toda perda ou anormalidade de uma estrutura ou função psicológica, fisiológica ou anatômica que gere incapacidade para o desempenho de atividade, dentro do padrão considerado normal para o ser humano é considerado deficiência (DECRETO N° 3.298, 1999).
Para ser considerado portador de uma deficiência necessita se enquadrar nas diferentes categorias: deficiência física, deficiência auditiva, deficiência visual, deficiência mental ou deficiência múltipla com associação de duas ou mais deficiências (DECRETO N° 3.289, 1999).
Os pacientes portadores de deficiência constituem uma parcela representativa da população brasileira, onde destacam-se os pacientes com alterações neurológicas. Dentre as doenças neurológicas mais frequentes tem-se deficiência mental, paralisia cerebral, mielomeningocele, epilepsia, miopatias, microcefalia (SANTOS; SOARES JUNIOR, 2013).
O Ministério da Saúde (MS), até junho 2016, confirmou o diagnóstico de 1.384 casos de alterações no sistema nervoso central e microcefalia, sugestivos de infecção congênita no Brasil. O MS ressalta a associação direta de microcefalia com o Zika vírus, porém Santos e Soares Junior (2013) comunicam que tal condição neurológica tem causas diversas, enfatizando a importância do Cirurgião Dentista no planejamento e protocolo que norteie no atendimento desses pacientes microcefálicos.
2. REVISÃO DA LITERATURA
2.1 DEFINIÇÃO
A origem grega da palavra microcefalia tem suas ramificações como mikrós, pequeno e kephalé, cabeça. Também chamada de nanocefalia, com origem grega (nànnos, e on, anão, muito pequeno e kephalé, cabeça) (OPITZ; HOLT, 1990; MACCHIAVERNI et al., 1998).
O termo microcefalia é reservado aos cérebros muito pequenos, pesando no adulto menos de 900 gramas, em que o desenvolvimento insuficiente do cérebro constitui o único sinal patológico (BRASILEIRO, 2000). Tal termo é uma descoberta clínica, e não deve ser usada como designação de doença (ALCANTARA; O’DRISKOLL, 2014).
A microcefalia é o resultado de uma doença do desenvolvimento neural. A calvária e o encéfalo são pequenos, mas a face possui tamanho normal. Com a abóbada craniana menor que o normal consequentemente o encéfalo esta subdesenvolvido. Como o tamanho do crânio depende do crescimento do cérebro, então a microcefalia é o resultado de uma redução no crescimento do encéfalo (SADLER, 2013; MOORE et al., 2012).
A pressão inadequada do encéfalo em crescimento leva ao pequeno tamanho do neurocrânio. O crânio (caixa craniana) consiste no viscerocrânio, os ossos do esqueleto da face derivados dos arcos faríngeos; e neurocrânio, que são os ossos do crânio que envolvem o encéfalo (MOORE et al., 2012). A criança acometida pela anomalia apresenta um tamanho menor do crânio do que a média normal para indivíduos com a mesma idade e do mesmo sexo (MARCONDES et al., 2002)
2.2 DIAGNÓSTICO
O período fetal, intervalo do início da nona semana até o nascimento, se caracteriza pela maturação dos tecidos e dos órgãos pelo crescimento corporal rápido. O comprimento do feto, expresso em centímetros, é indicado como CCC, comprimento craniocaudal, altura sentado ou como CCT, comprimento crânio-tornozelo, altura em pé (SADLER, 2013).
Durante o terceiro, quarto e quinto mês o feto tem significativo crescimento em comprimento, enquanto nos últimos dois meses de gestação é notável aumento de peso (SADLER, 2013).
Durante a vida fetal ocorre uma desaceleração do crescimento da cabeça quando comparada com o restante do corpo. A cabeça constitui cerca de metade do CCC no terceiro mês de vida, com um terço do CCT no início do quinto mês (MARCONDES, 2012; SADLER, 2013).
No final do nono mês, a circunferência do crânio é maior do que a de todas as partes do corpo; fato que colabora para passagem através do canal vaginal no momento do parto (SÁ, 2013)
As crianças que apresentam microcefalia nascem com o tamanho da cabeça significativamente abaixo da média. A microcefalia é diagnosticada ao nascimento ou durante os exames de rotina dos bebês. Nos bebês são verificados a altura, o peso e o perímetro encefálico (SÁ, 2013; SADLER, 2013).
No exame físico geral detalhado, realizado na criança, são registrados peso, estatura, pressão arterial e perímetro cefálico. A criança deverá ser despida por seus cuidadores e o médico examina cuidadosamente, notando o aspecto geral da criança, em particular a configuração facial e a presença de qualquer característica dismórfica (RODRIGUES et al., 2008).
No exame do crânio devem ser apreciadas dimensões, forma, consistência e estado das suturas e fontanelas (RODRIGUES et al., 2008).
A técnica para aferir o perímetro encefálico consiste em dispor a fita métrica, bem esticada, contemplando as partes mais salientes do frontal e do occipital; em situações normais correspondendo à glabela e ao occipício – perímetro cefálico occipitofrontal (SWARTE, 2006; ANDRIS, 2006; RODRIGUES et al., 2008).
A circunferência da cabeça ao nascer é, em média, de 34 centímetros (cm) em meninas e 35 cm em meninos. A medida deve ser realizada periodicamente, sobretudo nos 3 primeiros anos de vida, e os resultados sucessivos das medidas do perímetro devem ser marcados em gráficos padrão de crescimento apropriados (SWARTE, 2006; ANDRIS, 2006; RODRIGUES et al., 2008; MARCONDES, 2002).
No primeiro ano de vida, o crânio cresce 12 centímetros sendo: 2cm por mês no primeiro trimestre, 1cm por mês no segundo trimestre; 0,5cm por mês no segundo semestre. Considera-se alterada à medida que se encontra abaixo ou acima de 2-3 desvios padrão, ou quando há fuga significativa do canal de crescimento do crânio, para mais ou para menos (MOORE et al., 2012).
Nas crianças microcefálicas o tamanho ou crescimento da cabeça é significativamente abaixo da média e qualquer desvio da normalidade é acompanhado com atenção na anamnese pediátrica (MARCONDES, 2002; SCHOENWOLF, 2009).
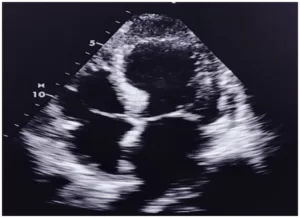
A microcefalia pode ser detectada no útero pelo ultrassom realizado durante o período da gestação. A ultrassonografia é a modalidade básica para obtenção de imagens na avaliação do feto e sua varredura permite obter medidas do crânio do feto, o que possibilita diagnosticar gravidez anormal ou anormalidades fetais (MOORE et al., 2012). A sensibilidade diagnóstica da ultrassonografia varia de acordo com a doença fetal pesquisada e a idade gestacional em que é realizada. A ultrassonografia tem identificado três principais malformações, a partir do segundo trimestre de gestação, sendo uma delas a microcefalia (MARCONDES, 2002).
2.3 NEUROGÊNESE
A microcefalia é o resultado de um desenvolvimento anormal do sistema nervoso central (SNC) no qual o encéfalo, e consequentemente o neurocrânio, não crescem. O SNC inclui o cérebro e a medula espinhal – estruturas responsáveis em coletar e interpretar os estímulos motores e sensoriais voluntários e involuntários (MOORE et al., 2012; SADLER, 2013).
O SNC, juntamente com sistema nervoso periférico e sistema nervoso autônomo formam o sistema neurológico, que integram todas as atividades físicas, intelectuais e emocionais (ANDRIS, 2006).
O sistema neurológico tem origem no período embrionário ou de organogênese, que se estende da terceira a oitava semana do desenvolvimento com os folhetos embrionários: ectoderma, mesoderma e endoderma dando origem a tecidos e órgãos específicos (SADLER, 2013).
No início da terceira semana de desenvolvimento, o folheto embrionário ectodérmico assume a forma de disco mais largo na região cefálica que na região caudal. O aparecimento da notocorda e do mesoderma pré-cordal induz o espessamento do ectoderma sobrejacente e a formação da placa neural, que futuramente originara o SNC (SADLER, 2013; MOORE et al, 2012; SCHOENWOLF et al., 2009).
Ao final da terceira semana, a placa neural (que corresponde cerca de 125 mil células que formarão com o decorrer do desenvolvimento embrionário em cerca de 100 bilhões de neurônios), sofre uma invaginação no seu eixo central, formando o sulco neural, que possui pregas neurais, mais proeminentes na região cefálica. Gradualmente, as pregas neurais – os primeiros sinais do desenvolvimento do encéfalo – se aproximam uma da outra na linha média, e a fusão que começa na região cervical e continua cranial e caudalmente, resulta na formação do tubo neural (SADLER, 2013; MOORE et al., 2012; SCHOENWOLF et al., 2009).
As extremidades, cefálica e caudal do tubo neural, se comunicam com a cavidade amniótica pelos neuróporos cranial e caudal. O neuróporo cranial se fecha no vigésimo quinto dia e a neurulação se completa, e o sistema nervoso central torna-se representado por uma estrutura tubular fechada com uma porção caudal estreita, a medula espinal, e uma porção cefálica larga, o cérebro, caracterizada por várias dilatações, as vesículas cefálicas (SADLER, 2013; FROSCH et al., 2010).
O cérebro consiste em três vesículas: o rombencéfalo, o mesencéfalo e o prosencéfalo. No prosencéfalo ocorre uma subdivisão posteriormente em diencéfalo e anteriormente em telencéfalo. No diencéfalo se desenvolvem o tálamo e hipotálamo. O tálamo é uma estação de retransmissão dos impulsos sensoriais e o hipotálamo tem várias funções reguladoras, incluindo o controle de temperatura, a produção de hormônios pela glândula pituitária e o equilíbrio híbrido. O telencéfalo consiste em duas evaginações, os hemisférios cerebrais e uma porção mediana, a lâmina terminal (SADLER, 2013; ANDRIS, 2006).
A lâmina terminal é utilizada pelas comissuras como uma via de conexão para os feixes de fibras entre os hemisférios direito e esquerdo. Os hemisférios cerebrais, originalmente duas pequenas evaginações, expandem-se e cobrem a região lateral do diencéfalo, mesencéfalo e metencéfalo. Cada hemisfério é dividido em quatro lobos, com base nos pontos anatômicos e diferenças funcionais:
– Lobo frontal: influencia a personalidade, o julgamento, o pensamento abstrato, o comportamento social, a expressão da linguagem e os movimentos;
– Lobo temporal: controla a audição, a compreensão da linguagem e o armazenamento e a recordação de memórias;
– Lobo parietal: interpreta e integra as sensações, incluindo dor, a temperatura e o tato grosseiro, interpreta também o tamanho, a forma, a distância e textura;
– Lobo occipital: compreendem a interpretação dos estímulos visuais (SADLER, 2013; ANDRIS, 2006).
O encéfalo é formado pelo córtex cerebral, o trono cerebral e o cerebelo. Possui as funções de coletar, integrar e interpretar todos os estímulos e inicia e monitora a atividade motora voluntária e involuntária (ANDRIS, 2006).
O volume do encéfalo pode estar anormalmente grande, chamado megaleucefalia, ou pequeno, chamado de microcefalia. Embora o crescimento do encéfalo seja rápido durante a vida fetal, a microcefalia decorre de uma redução do número de neurônios que são formados devido alteração no processo mitótico, seja por alteração genética ou teratógenos. Tais causas não permitem que as 125 mil células, que compõem a placa neural, se desenvolvam de forma adequada, acarretando a não proliferação dos processos neuronais e consequente diminuição do encéfalo. Num crescimento normal, o encéfalo atinge seu tamanho final em torno dos sete anos de idade, com 10 bilhões a 1 trilhão de neurônios organizados e interconectados de maneira complexa (FROSCH et al., 2010; SCHOENWOLF et al., 2009).
2.4 ETIOLOGIA
A classificação da microcefalia se dará conforme o tempo do seu início. Pode ser evidente no nascimento ou se manifestar após o nascimento (VON DER HAGEN et al., 2014; MINISTÉRIO DA SAÚDE, 2016).
Microcefalia congênita – está presente ao nascimento. Pode ser classificada como microcefalia primária, que se refere a condição genética (fenótipo particular de microcefalia), e microcefalia adquirida causada por fatores patogenéticos diversos: infecções virais, fármacos ou drogas, substâncias químicas e alto nível de radiação (ALCANTARA; O’DRISCOLL, 2014; GILMORE; WALSH, 2013; MOORE et al., 2012).
Microcefalia secundária – tem o perímetro encefálico normal ao nascer e posteriormente os valores decrescem mais de 2 desvios padrão abaixo da média. Pode ser chamada de microcefalia pós-natal. As causas são: encefalite, meningite, exposição à radiação, metabolismo malformado, insuficiência renal, AVC, síndromes de Rett e Down (ALCANTARA; O’DRISCOLL, 2014; GILMORE; WALSH, 2013; MOORE et al., 2012; MINISTÉRIO DA SAÚDE, 2016).
As anomalias congênitas são as principais causas de mortalidade infantil e podem ser estruturais, funcionais, metabólicas, comportamentais ou hereditárias. Determinados estágios do desenvolvimento embrionário são mais vulneráveis a perturbações (SADLER, 2013; ALCANTARA; O’DRISCOLL, 2014).
Até os anos 1940, acreditava-se que os embriões humanos estavam protegidos de agentes ambientais, como fármacos/drogas, vírus e agentes químicos, devido as suas membranas extraembrionárias/fetais e às paredes uterina e abdominal da mãe. Em 1941, foram relatados os primeiros casos de anomalias congênitas graves, tais como catarata, defeitos cardíacos e surdez, provocados pelo vírus da rubéola que teve manifestação durante o período crítico do desenvolvimento dos órgãos afetados (ALCANTARA; O’DRISCOLL, 2014; GILMORE; WALSH, 2013; MOORE et al., 2012; MINISTÉRIO DA SAÚDE, 2016; SÁ, 2013).
Dentre as alterações que ocorrem nos complementos cromossômicos, sejam elas numéricas ou estruturais, a microcefalia pode ser uma manifestação clinica usual na Síndrome de Down, Síndrome de Angelman, Síndrome de Williams, Síndrome de Edwards, Síndrome de Patau, Síndrome de Cornelia de Lange, Síndrome Cri-du-Chat, Síndrome de Seckel, Síndrome de Rubinstein-Taybi, Síndrome de Klinefelter (ALCANTARA; O’DRISCOLL, 2014; GILMORE; WALSH, 2013; MOORE et al., 2012; MINISTÉRIO DA SAÚDE, 2016; VARELLIS, 2013).
Embora os embriões humanos estejam bem protegidos dentro do útero, muitos agentes ambientais conhecidos como teratógenos causam alterações do desenvolvimento após a exposição materna a eles, tendo a microcefalia como repercussão clínica visível, sendo estes descritos por Carvalho (2007) e Moore et al. (2012) como:
Tabagismo – estudos evidenciam que o tabagismo materno possa causar anomalias do trato urinário, problemas comportamentais e redução do crescimento físico. A nicotina contrai os vasos sanguíneos uterinos, causando uma redução do fluxo sanguíneo uterino. Tal condição gera uma diminuição do suprimento de oxigênio e nutrientes disponíveis ao embrião/feto afetando seu crescimento e desenvolvimento, bem como menor volume encefálico.
Álcool – o consumo moderado e alto, durante o início da gestação, pode resultar na alteração do crescimento e da morfogênese do embrião/feto. As crianças nascidas de mães alcoolistas crônicas exibem deficiências pré e pós-natal e deficiência mental. A microcefalia, fissuras palpebrais, hipoplasia do maxilar, nariz curto, lábio superior fino, defeitos nas articulações e doença cardíaca congênita estão presentes nas crianças. Esse padrão de defeito denomina-se Síndrome alcoólica fetal (FAZ).
Anticoagulantes – a maioria cruza a membrana placentária e podem causar hemorragia no embrião e no feto. A varfarina e outros derivados cumarínicos, são teratógenos, que causam defeitos no SNC, quando utilizados durante o período crítico do desenvolvimento embrionário. A exposição no segundo e terceiro trimestres pode levar à deficiência mental, atrofia óptica e microcefalia.
Antiepiléticos – dos fármacos disponíveis, evidências de que a trimetadiona é um teratógeno, causando síndrome fetal pela trimetadiona, que caracteriza pelo retardo do crescimento pré e pós-natal. A fenitoína e hidantoína também causam síndrome e tem como um dos padrões característicos das anomalias a microcefalia, deficiência mental; bem como o ácido valpróico que tem gerado um padrão de anomalias congênitas que consiste em defeitos craniofaciais, dos membros e retardo do desenvolvimento cognitivo pós-natal.
Vitamina A – é um nutriente valioso e necessário durante a gestação, porém a exposição a altas doses por período prolongado pode provocar anomalias congênitas. Os defeitos de maior frequência são dismorfismo craniofacial, fenda palatina, anomalias cardiovasculares e defeitos do tubo neural.
Fármacos psicotrópicos – dentre os benzodiazepínicos, o diazepam e o oxazepam, cruzam rapidamente a barreira placentária, e seu uso durante o primeiro trimestre da gestação está associado a anomalias craniofaciais.
Drogas ilícitas – são utilizadas por suas propriedades alucinatórias. A cocaína, quando utilizada pelas gestantes, causam efeitos pré-natais que incluem aborto espontâneo, microcefalia, infarto encefálico, distúrbios neurocomportamentais e anormalidades neurológicas. A metadona, utilizado no tratamento da dependência de heroína, é considerada um teratógeno comportamental da mesma forma que a heroína, existe relatos que tal medicação causa disfunção do SNC, menor peso ao nascimento e menor circunferência da cabeça.
Mercúrio orgânico – o metilmercúrio é um teratógeno que causa atrofia encefálica, espasticidade, crises epilépticas e deficiência mental. Mulheres grávidas, cuja alimentação consistiu em peixes contendo níveis de mercúrio, adquirem doença de Minamata fetal – distúrbios neurológicos, paralisia encefálica.
Radiação – a exposição a altos níveis de radiação ionizante pode causar lesão às células embrionárias, levando a morte celular, lesão de cromossomos, deficiência mental e crescimento físico deficiente. Observações dos japoneses que sobreviveram a bomba atômica e seus filhos sugerem que de 8 a 16 semanas após a fecundação é o período mais crítico para que a radiação danifique o encéfalo, levando a deficiência mental grave. Crianças que sobreviveram após altas doses de radiação apresentaram retardo do crescimento, alterações do pigmento da retina, catarata, fenda palatina, deficiência mental e microcefalia.
Durante a vida pré-natal, o embrião e o feto são expostos a diversos microrganismos, que cruzam a membrana placentária e penetram na circulação sanguínea embrionária e fetal. Como o SNC é afetado se entende que a barreira hematoencefálica oferece pouca resistência aos microrganismos:
Rubéola – o vírus que causa a rubéola é um teratógeno infeccioso. O vírus cruza a membrana placentária e infecta o embrião/feto, onde ocorrendo durante as primeiras 4 a 5 semanas após a fecundação, provoca defeitos congênitos e anomalias no SNC, olhos, orelhas e coração.
Citomegalovírus – é a infecção viral mais comum do feto. A maior parte das gestações termina em aborto espontâneo quando ocorre infecção no primeiro trimestre. A infecção tardia por CMV na gestação pode resultar em anomalias congênitas graves como a microcefalia, calcificações encefálicas, deficiência mental etc.
Vírus do Herpes Simples – a infecção materna pelo vírus no início da gestação aumenta a taxa de aborto, sendo associada a prematuridade quando ocorre após vigésima semana de gestação. Geralmente, a infecção do feto pelo vírus ocorre tardiamente na gravidez, com mais frequência durante o parto. Dentre as anomalias congênitas tem-se microftalmia, deficiência, lesões cutâneas, microcefalia.
Varicela (catapora) – a varicela e o herpes-zóster são causados pelo mesmo vírus, o vírus varicela-zóster, altamente infeccioso. A infecção materna pela varicela durante os dois primeiros trimestres de gestação causa atrofia muscular, danos aos olhos e encéfalo e deficiência mental.
Vírus da Imunodeficiência Adquirida Humana – este retrovírus causa a AIDS. Dentre os efeitos fetais de uma infecção no útero pode ser citado anomalias congênitas: prejuízo no crescimento, microcefalia e características craniofaciais especificas.
Toxoplasmose – o Toxoplasma gondii, um parasita intracelular, provoca infecção materna quando na ingestão de carne crua ou malcozida e contato íntimo com animais infectados ou com solo infectado. O parasita cruza a membrana placentária e infecta o feto, causando alterações destrutivas no encéfalo (calcificações cranianas) e nos olhos que resultam em deficiência mental, microcefalia, microftalmia e hidrocefalia.
Além destes fatores que podem causar microcefalia, as mulheres gravidas que tem diabetes não controlado, particularmente durante a embriogênese, tem crianças com risco aumentado para anomalias encefálicas. As mulheres que são homozigotas para a deficiência de fenilalanina hidroxilase – fenilcetonúria – e as com hiperfenilalaninemia apresentam risco de terem filhos com microcefalia. As crianças com fenilcetonúria não possuem uma enzima hidroxilase, que quebra o aminoácido fenilalanina, parte integral das proteínas corpóreas. Com alto nível de fenilalanina no organismo, tais aminoácidos causam dano cerebral no SNC.
2.5 MICROCEFALIA X ZIKA
No final de 2015, uma infecção emergente, causada pelo mosquito Aedes Aegypti, mesmo vetor que causa Dengue, trouxe atenção da saúde pública para Zika vírus. Além da picada do mosquito, existe a possibilidade de transmissão pela via sexual, por transfusão sanguínea e neonatal (MINISTÉRIO DA SAÚDE, 2016; JOHANSSON et al., 2016).
A doença viral se caracteriza pelo quadro clínico de olhos vermelhos, dores musculares e nas articulações, febre e presença de manchas vermelhas na pele com prurido (MINISTÉRIO DA SAÚDE, 2016).
O Instituto Evandro Chagas, de Belém do Pará, em novembro de 2015, identificou a presença do vírus Zika em amostras de sangue e tecidos de um bebê, com microcefalia. A relação hipotética da microcefalia e o vírus Zica foi levantada com o número de casos de microcefalia.
Ventura et al. (2016), relatam lesões oftalmológicas em neonatos com microcefalia associada à infecção congênita pelo vírus da Zika; bem como Tappe et al. (2015), relatam outras complicações neurológicas, em pacientes infectados pelo vírus da Zika, como a redução da percepção auditiva.
2.6 ACHADOS CLÍNICOS ASSOCIADOS A MICROCEFALIA
A microcefalia é resultado de um dano no desenvolvimento neural, com consequente redução no desenvolvimento do encéfalo. Com o subdesenvolvimento do encéfalo, os neurônios se desorganizam, perdem a complexidade, dificultando proliferação, migração e diferenciação nos padrões precisos para desenvolvimento de habilidades e áreas funcionais no cérebro (SCHOENWOLF et al., 2009; MOORE et al., 2012; ANDRIS, 2006).
As crianças com microcefalia possuem uma ampla deficiência mental porque o encéfalo esta subdesenvolvido (MOORE et al., 2012).
O baixo desenvolvimento do SNC interfere nas estruturas que a compõe, fazendo com que áreas responsáveis por diferentes funções na coleta de informações, interpretação de estímulos, coordenação motora sejam afetadas e comprometa a criança (ANDRIS, 2006).
O período crítico para o desenvolvimento encefálico é da terceira a decima sexta semana, porém, seu desenvolvimento pode ser perturbado após este período, uma vez que o encéfalo está sofrendo diferenciação e se desenvolvendo rapidamente ao nascimento (MOORE et al., 2012).
O período do dano na neurogênese determina a gravidade da má-formação, podendo surgir déficit cognitivo grave, comprometimento visual, auditivo e da fala, baixa estatura, convulsões (epilepsia), autismo, rigidez muscular e déficit motor grave (MOORE et al., 2012; SCHOENWOLF et al., 2009; SADLER, 2013).
A microcefalia, dificilmente, ocorre como sinal clínico isolado, mas associado a outros problemas de saúde, em manifestações de síndromes e anomalias; e as áreas cerebrais lesionadas interfere nas manifestações e desenvolvimento do processo patológico (TURNPENNY; ELLARD, 2009).
2.7 CUIDADOS COM A GESTANTE
A realização do pré-natal representa papel fundamental em termos de prevenção e/ou detecção precoce de patologias tanto maternas como fetais, permitindo um desenvolvimento saudável do bebê e reduzindo os riscos da gestante (ARAÚJO et al., 2010; MINISTÉRIO DA SAÚDE, 2012).
Um dos principais indicadores do prognóstico ao nascimento do bebê é o acesso à assistência pré-natal. Os cuidados assistenciais no primeiro trimestre são utilizados como um indicador maior da qualidade dos cuidados maternos, pois este é o momento crítico de desenvolvimento fetal. O número ideal de consultas preconizado pela Organização Mundial da Saúde (OMS), seria igual ou superior a 6 (seis) (ARAÚJO et al., 2010; MINISTÉRIO DA SAÚDE, 2012).
Atenção especial deverá ser dispensada às grávidas com maiores riscos. As consultas deverão ser mensais até a 28ª semana, quinzenais entre 28 e 36 semanas e semanais no termo (39 a 41 semanas e 6 dias). Nessas consultas é possível identificar doenças já existentes como diabetes e hipertensão, DSTs, anemias, que são sabidamente prejudiciais ao desenvolvimento fetal quando não tratadas e controladas; permite a detecção de infecções virais através dos exames sorológicos realizados trimestralmente, extremamente importantes para identificação e tratamento, evitando alterações permanentes no desenvolvimento fetal (ARAÚJO et al., 2010; MINISTÉRIO DA SAÚDE, 2012; MARCONDES, 2002).
Durante o pré-natal é possível detectar malformações fetais através das ultrassonografias obstétrica e morfológica, podendo algumas delas serem corrigidas na vida intra uterina ou permitirem direcionamentos específicos pós – natal para outras doenças; permite orientações importantes como uso de repelente e roupas protetoras para evitar infecções virais transmitidas por mosquitos, o uso de ácido fólico para aquelas em período inicial da gestação, entre a primeira e décima segunda semana, que é o período crítico da formação do tubo neural, onde o ácido fólico é fundamental para sua formação sadia (ARAÚJO et al., 2010; MINISTÉRIO DA SAÚDE, 2012).
2.8 PLASTICIDADE NEURAL X ESTIMULAÇÃO PRECOCE
O SNC é composto por uma rede neural, com células especializadas que fazem conexões a todo momento e determinam a sensibilidade e atividade motora dos indivíduos. Quando ocorre uma má formação, oriunda de fatores diversos no período crítico do desenvolvimento, resulta em lesões e consequentemente desarranjo na rede neural (OLIVEIRA et al., 2001; FERRARI et al., 2001)
A plasticidade neural se refere a capacidade do Sistema Nervoso em alterar algumas das suas propriedades morfológicas e funcionais em resposta às alterações do ambiente, com reorganização e regeneração neuronal. Tal plasticidade é maior durante a infância, e declina gradativamente, sem se extinguir na vida adulta, ocorrendo no hemisfério lesionado e no intacto (OLIVEIRA et al., 2001; FERRARI et al., 2001; BORELLA; SACCHELLI, 2009).
Segundo Phelps (1990), a plasticidade neural pode ser definida como uma mudança adaptativa na estrutura e nas funções do sistema nervoso, como resposta de interações com o ambiente interno e externo, ou como resultado de injúrias, de traumatismos ou de lesões que afetam os neurônios.
O SNC, que acreditava ser uma estrutura rígida, não modificada, com lesões permanentes sem possibilidade de reconstituição e reorganização, muda conceitos diante dos processos plásticos oriundos das estimulações diretas ou indiretas (OLIVEIRA et al., 2001; FERRARI et al., 2001; BORELLA; SACCHELLI, 2009).
Estudos envolvendo animais lesados e a reabilitação mostram uma alteração na parte cortical cerebral, com mudança na morfologia de sinapses, crescimento de dendritos, mudança na trajetória dos axônios e modulação de neurotransmissores. Com a estimulação adequada, na reabilitação, novas sinapses são potencializadas e/ou reprimidas, uma diferenciação de novos neurônios, com mielinização dos neurônios remanescentes – transferindo a função das áreas prejudicadas para áreas adjacentes preservadas, correlatadas e não lesionadas (SÁ, 2013).
Um correto diagnóstico, frente a uma boa anamnese, exame físico, testes neurológicos, exames de imagens e exames laboratoriais, favorece para um programa terapêutico específico e adequado. As chances de reabilitação são maiores quanto mais precoce for diagnosticado os distúrbios ou verifique a necessidade diante de malformações congênitas, como a microcefalia (OLIVEIRA et al., 2001; FERRARI et al., 2001; BORELLA; SACCHELLI, 2009).
De acordo com Lima e Fonseca (2004), a plasticidade neural fundamenta e justifica a intervenção precoce para bebês que apresentam risco potencial de atrasos no desenvolvimento neuropsicomotor.
A estimulação precoce utiliza técnicas e recursos terapêuticos capazes de estimular todos os domínios que interferem na maturação da criança, de forma a favorecer o desenvolvimento cognitivo, linguístico, social, motor e sensorial (MINISTÉRIO DA SAÚDE, 2016).
O programa terapêutico do paciente, com profissionais de áreas e especializações distintas (tratamento multidisciplinar), independente da área lesionada e que se deseja reabilitar, depende da otimização contínua das informações e estímulos sensoriais, participação da família com a finalidade de restabelecimento do bem-estar psicossocial do paciente (OLIVEIRA et al., 2001; FERRARI et al., 2001; BORELLA; SACCHELLI, 2009; MINISTÉRIO DA SAÚDE, 2016).
2.9 TRATAMENTO ODONTOLÓGICO
No manejo de um paciente especial, com necessidade odontológica, é importante saber identificar distúrbios. No histórico médico e conversa com familiares é colhido máximo de informações que norteiam um atendimento individualizado (LITTE et al., 2008; VARELLIS, 2013).
O cirurgião dentista deve ser habituado para acompanhar movimentos e comportamentos dos pacientes, para a partir destes suspeitar de prováveis alterações, não relatadas pelos pais, de origem cognitiva ou neuro motora. A experiência na compreensão de anormalidades é exercício da atividade profissional e determina um bom estabelecimento de vínculo com o paciente, remetendo um sucesso na abordagem e tratamento do mesmo (VARELLIS, 2013).
Pacientes com microcefalia, a depender das áreas lesionadas no SNC, podem apresentar diferentes sinais clínicos e anormalidades; sendo determinado pelo cirurgião dentista, após exame da cavidade oral, as complicações bucais significativas e plano de tratamento (LITTE et al., 2008; VARELLIS, 2013).
As manifestações bucais frequentes nos pacientes com alterações neurológicas são: alto indicie de cárie, problemas periodontais graves, hiperplasia gengival, mal oclusão, traumatismos, bruxismo e perda precoce dos dentes. No tratamento, o cirurgião dentista, oferece boas condições para os pacientes, de acordo com suas necessidades e limitações (LITTE et al., 2008; VARELLIS, 2013).
Na clínica odontológica, a dor invariavelmente é de caráter inflamatório, podendo gerar reações que causam ansiedade no paciente. A depender do procedimento planejado, ser mais ou menos invasivo, causa desconforto, dor de diferentes intensidades, gera respostas inflamatórias como hiperalgesia e edema ou provoca envolvimento sistêmico (LITTE et al., 2008; VARELLIS, 2013; ANDRADE, 2014).
No planejamento de intervenções, que gerem tais reações, o tratamento reside na prescrição de analgésicos, anti-inflamatórios, antibióticos, utilização de benzodiazepínicos, fármacos para controle da ansiedade; sendo o cirurgião dentista responsável em reconhecer possíveis interações medicamentosas a fim de minimizar riscos ao paciente (LITTE et al., 2008; VARELLIS, 2013; ANDRADE, 2014; CARVALHO, 2007).
3. DISCUSSÃO
A definição para o termo microcefalia tem demonstrado uma evolução dos conhecimentos a respeito da sua manifestação clínica. Moore et al. (2012) define microcefalia como uma doença do desenvolvimento neural onde a calvária e o encéfalo são pequenos, mas a face possui tamanho normal. Marcondes (2002) entende por ser uma alteração do desenvolvimento cerebral.
Segundo Sadler (2013), a microcefalia é uma anomalia na qual o cérebro não cresce, e como resultado, o crânio não expande. Schoenwolf et al. (2009), define como uma cabeça pequena resultado da formação de um encéfalo pequeno. O Ministério da Saúde afirma que a microcefalia é uma malformação congênita em que o cérebro não se desenvolve de maneira adequada.
A pressão inadequada do encéfalo em crescimento leva ao pequeno tamanho do neurocrânio (MOORE et al., 2012). Entretanto, a maior parte desse crescimento resulta da mielinização das fibras nervosas; onde embora tal crescimento seja rápido durante a vida fetal, o encéfalo ao nascimento possui apenas aproximadamente 25% do volume adulto (SCHOENWOLF et al., 2009).
As suturas fibrosas possibilitam que o encéfalo e a calvária cresçam durante a primeira e segunda infância. O aumento do tamanho dessas estruturas é maior durante os primeiros dois anos de vida, normalmente a calvária aumenta até aproximadamente 16 anos e após este período, aumenta pouco, ainda por 3-4 anos (MOORE et al., 2012).
O recém-nascido de parto normal apresenta suturas cavalgadas (superpostas), pode inferir um perímetro cefálico abaixo do parâmetro (SADLER, 2013). Segundo Moore et al. (2012), o crânio do recém-nascido se modela durante o parto, por isso a presença das suturas fibrosas, crânio arredondado e seus ossos delgados. Com isso o Ministério Da Saúde, orienta que a medição do perímetro encefálico seja feita de 24-48 horas de vida do neonato.
Os valores de referência na aferição do perímetro cefálico (PC) eram diferentes entre os sexos (34cm para meninas e 35 para meninos). Porém, com o advento do surto endêmico do vírus Zica relacionado com a microcefalia, os valores foram igualados, para ambos os sexos, como maior que 32 cm. O Ministério de Saúde, em março de 2016, adotou novos parâmetros na medição do perímetro cefálico, identificando paciente com microcefalia quando a medida for igual ou inferior a 31,9 cm para meninos e 31,5 cm para meninas, de acordo com a Organização Mundial de Saúde (OMS).
A padronização dos valores do perímetro cefálico vale para bebês nascidos com 37 ou mais semanas de gestação. Para os recém-nascidos prematuros era utilizada a curva de Fenton, para averiguar suspeita de microcefalia (MINISTÉRIO DA SAÚDE, 2016). A OMS, em 2015, padronizou a utilização da tabela de InterGrowth, que tem como referência a idade gestacional do bebê.
Moore et al. (2012), determina que a microcefalia pode ser detectada no útero pelo ultrassom, realizado durante o período da gestação. Em contraponto, Marcondes (2002), afirma que o diagnóstico pré-natal não é preciso, encontrando-se muitos resultados falsos positivos, devendo ser confirmado ao nascimento, com base na medida do PC.
O Ministério da Saúde orienta que o perímetro cefálico seja parâmetro para identificar casos suspeitos de microcefalia, no entanto a confirmação do diagnóstico de microcefalia e da sua associação a outras infecções deve ser feita após realização de exames: tomografia computadorizada de crânio e ultrassonografia de transfontanela. De acordo com Corradini et al. (2002), para investigação dos casos de microcefalia, deve ser diagnosticado possível infecção congênita ou associação com outras malformações.
O PC, abaixo da medida de referência, não determina que o bebê tenha algum tipo de má formação, podendo ser herança genética no desenvolvimento do sistema esquelético. Uma cabeça pequena pode resultar de sinostose prematura (união óssea) de todas as suturas cranianas; entretanto o neurocrânio é delgado com marcações convolucionais exageradas (MOORE et al., 2012).
Nos casos de microcefalia, a maioria apresenta retardo mental, alterações da coordenação motora, defeitos visuais, e cerca de 33% apresentam convulsões (MOORE et al., 2012; SADLER, 2013; CORRADINI et al., 2002). Para Varellis (2013), os indivíduos podem ter atraso no desenvolvimento neuropsicomotor, perda visual e auditiva, epilepsia, paralisia, rigidez muscular e autismo, tendo afetado a cognição e consequentemente as habilidades requerentes.
Sequelas neurológicas vêm ocorrendo em neonatos com quadro de microcefalia, decorrente de infecção pelo vírus da Zika. Koga et al. (2015), determinou que o vírus da Zika pode gerar sintomas neurológicos graves em humanos. OPAS (2015) relatou casos do Zika com evolução para Síndrome de Guillain-Barré. Esta síndrome é uma doença do sistema nervoso periférico, evidenciada por inflamação e desmielinização das raízes nervosas espinais e dos nervos periféricos. Considerada uma neuropatia desmielinizante, mediada imunologicamente (autoimune) e de início agudo (FROSCH et al., 2010).
Nos exames adicionais, ultrassom transfontanela e tomografia, recomendados pelo MS, tem sido observado calcificações cranianas típicas de infecção congênita, nos pacientes com microcefalia (CALVET et al., 2016; SARNO et al., 2016). Além disso alterações graves em neonatos como lesões oculares, perda auditiva, alteração de tônus muscular; tem sido encontrada em crianças com e sem microcefalia, mostrando o potencial destrutivo do vírus no SNC do feto (VENTURA, 2016).
Dependendo do grau e área de comprometimento encefálico, e possíveis alterações recorrentes da microcefalia, desencadeará uma maior dependência do paciente, com maiores limitações e necessidade de intervenções precoces para estimulação de novas sinapses neuronais que permita adaptações para atividades funcionais (RODRIGUES et al., 2008).
As crianças acometidas pela microcefalia, tem janelas abertas com funções neurológicas pendentes a estimulação. Por isso o trabalho de intervenção precoce no ambiente hospitalar e familiar é de extrema importância. A possibilidade de o cérebro encontrar outros percursos neuronais para desenvolver funções de regiões lesionadas, devido a sua plasticidade cerebral, engrandece a necessidade de priorização das intervenções precoces.
A neuroplasticidade é proveniente de que dado estímulo aos neurônios e células ganglionais, principalmente, com informações sensoriais, precocemente a disfunção, promoverá respostas derivado de reorganização neurofuncional (FERRARI et al., 2001; BORELLA; SACCHELLI, 2009).
A interação dos diferentes profissionais da saúde colabora no emprego de diferentes técnicas e métodos aplicadas ao desenvolvimento neuropsicomotor de bebês com microcefalia, não delimitando a terapia somente ao ambiente profissional, mas introduzindo os pais para que as estimulações persistam no ambiente familiar.
O processo de maturação do SNC ocorre nos primeiros anos de vida, e nesse período (de zero a 3 anos) que o bebê é mais suscetível as transformações provocadas pelo meio externo (MOORE et al., 2012). Nesse período, de acordo com Lima e Fonseca (2004), a plasticidade neural justifica a intervenção precoce para bebês, principalmente, para os que apresentam rico potencial de atrasos decorrente da microcefalia.
Estimulação auditiva é dada para que seja trabalhada as habilidades de atenção, localização, lateralização, discriminação, compreensão auditiva, com uso de brinquedos que emitem som. A imitação de sons, estimulando a repetição pela criança, consequentemente exercitando movimentos de boca e lábios (BARATA; BRANCO, 2010). Inúmeras respostas a estimulação auditiva são expressas por respostas motoras, exemplo: rotação cervical (COSTA, 2000).
Estimulação à linguagem oral é quando a criança tem interação com crianças que usam a fala como meio de comunicação. Os pais devem trabalhar a produção de palavras, frases, com leitura orofacial de forma clara, devagar e natural.
Estimulação visual deve ocorrer nos primeiros anos de vida, nas atividades diárias e contato com os responsáveis. As brincadeiras devem buscar atenção das crianças utilizando: brinquedos sonoros, dispostos no campo visual, com realização de movimentos lentos para percepção dos objetos em volta; utilizar objetos de tamanhos e tipos variados, com cores de alto contraste e coloridos; estimular verbalmente a busca por brinquedos com olhar e cabeça; explicar sempre onde a criança se encontra a fim de explorar o ambiente visualmente (BRASIL, 2013).
Estimulação manual sempre relacionada a outros estímulos motores. Segundo Finnie (2000), inúmeras atividades favorecem a função manual: exploração de diferentes texturas, consistências e temperaturas com as mãos, colocação de objetos afastados buscando o alcance pela criança, estimular preensão e manipulação de objetos cotidianos, sempre repetindo frequentemente as atividades.
Estimulação das habilidades sociais e cognitivas funciona como um instrumento adicional que previne ou atenua atrasos. A estimulação deve conformar as características do indivíduo, com atividades utilizadas, e objetivos a alcançar, dependentes da idade (MIRANDA; MELLO, 2003; COSTA, 2013; ORDONEZ; TINAJERO, 2012).
Estimulação da função motora é ressaltada como de maior resultado quando iniciado precocemente, até o quinto mês de idade, trazendo benefícios no desenvolvimento neuromotor (TUDELLA et al., 2004). As funções motoras são estimuladas por abordagem proprioceptiva, experiências sensitivas e sensoriais, o toque na criança e trabalhando a motricidade por meio de movimentos que favoreçam o tônus e forca muscular (BARATA; BRANCO, 2010).
Os estímulos motores dados devem estar sempre interligados às possibilidades de cada criança, sem desencadear esforço e cansaço. Diversas técnicas são utilizadas para estimulação precoce dos bebês com microcefalia: método Padovan, técnica da Shantalla, técnica do ofurô, abordagem de Bobath, técnica do wrap sling, bandagem muscular terapêutica, integração sensorial, método Phelps e estimulação sensorial de Rood.
O método Padovan de reorganização neurofuncional, é uma abordagem terapêutica que recapitula as fases do neurodesenvolvimento, usadas como estratégia para habilitar ou reabilitar o Sistema Nervoso. O método recapitula o processo de aquisição do andar, falar e pensar de maneira dinâmica, com exercícios que não necessitam da colaboração do paciente, pois não é preciso que seu nível de consciência esteja normal para que as estimulações tenham efeito (Padovan).
A técnica da Shantalla, oriunda da Índia, é uma massagem que estimula o desenvolvimento neuropsicomotor, produção de endorfinas, redução de cortisol e cólicas. Realizado pela responsável, duas vezes ao dia, com o bebê desnudo, utilizando óleo aquecido pela fricção com as mãos do massageador. São 17 movimentos dinâmicos e alongamentos passivos por todo o corpo do bebê: peito, braços, mãos, barriga, perna, pés, costa e rosto (UMEMURA et al., 2010; SORIANO, 2013).
Na técnica holandesa do ofurô, um banho de imersão executado numa banheira anatômica fisiológica, que tenta reproduzir o ambiente intrauterino, é realizado durante 10-15 minutos. A temperatura da água em 37 °C, mesma do líquido amniótico na barriga da mãe, pode receber camomila ou chás essenciais (SANTOS; MARTINS, 2015).
O conceito Bobath é uma abordagem terapêutica de solução de problemas de avaliação e reabilitação de pacientes com distúrbios de controle postural, movimento e função causados por fisiopatologia do SNC. Não é permitido ao paciente realizar movimentos anormais ou com esforço excessivo, sendo preparado para atividades funcionais com padrões motores corretos. São utilizadas bolas bobath, rolos, andadores, talas extensoras de membros, a fim de diminuir a espasticidade muscular e preparar o tônus muscular para movimentos funcionais normais (MOREIRA; GARDENGHI, 2015; CASTILHO-WEINERT; FORTI-BELLANI, 2011).
Independentemente do método utilizado na estimulação precoce nos diferentes segmentos apresentados, o trabalho do terapeuta e a participação da família são essenciais. A integração de uma equipe interdisciplinar potencializa os objetivos, e neste momento o Cirurgião Dentista precisa se inteirar da possibilidade de coterapeuta, colaborando no tratamento de pacientes neurologicamente comprometidos – com microcefalia.
A estimulação da motricidade orofacial visa melhorar a sucção, mastigação, deglutição, respiração e fonação, que atuam consequentemente na aquisição da fala (WERNECK, 1993). Neste momento, as orientações do cirurgião dentista, sobre a alimentação favorece no desenvolvimento orofacial mais harmônico e funcional.
As crianças com alterações neurológicas devem ser acompanhadas dando atenção ao aleitamento materno e verificando capacidade de sucção; alterações de tônus e postura na dificuldade de amamentação, como tosse; orientação dos pais quando do uso de mamadeiras; atentar para disfagias que podem causar pneumonia aspirativa, perda de peso (LITTLE et al., 2008; VARELLIS, 2013).
Um estímulo importante para sucção, a deglutição e a respiração é a sucção não nutritiva. Estudos mostram que o dedo enluvado é a forma mais eficaz de estimulação da sucção não-nutritiva (SNN), que apesar de ser um reflexo, pode ser modificada a partir da experiência. A SNN promove vedação labial, melhora o peristaltismo e ritmo, adequa a musculatura oral, facilita a digestão, oxigenação e favorece no ganho de peso com transição mais rápida para alimentação por via oral (XAVIER, 1998; NEIVA; LEONE, 2006).
A técnica de estimulação oromotora visa estímulos táteis – toques peri e intraorais, olfativos, térmicos e gustativos. Massagem digital, extra e intraoral, conjuntamente aliado a exercícios para melhorar o controle motor e fortalecimento da musculatura.
O cirurgião dentista (CD) tem a responsabilidade de orientar os pais, de crianças com microcefalia, sobre a necessidade de estímulos precisos que reorganizem as condições neuro motoras e possibilite melhora da qualidade de vida do paciente, com possível diminuição de sequelas. É função do CD oferecer boas condições de tratamento odontológico, identificar o risco e atividade de cárie dos pacientes e apresentar aos pais, regras para uma higiene bucal (VARELLIS, 2013; LITTLE, 2008).
Na escassez de artigos que abordem sobre tratamento odontológico aos pacientes com microcefalia, fora necessário integrar o paciente microcefálico nas diferentes alterações neurológicas descritas na literatura, visando construir protocolo de atendimento odontológico para pacientes com microcefalia.
O sucesso na abordagem desses pacientes dependerá do estabelecimento do vínculo profissional-paciente. Uma visão mecanicista não se adequa a realidade atual, e os pacientes carecem de um olhar humano as suas necessidades.
A depender do grau de comprometimento neurológico, os pacientes necessitam de apoio para executar atividades da vida diária concernentes aos autocuidados e a outras habilidades pertinentes ao cotidiano de qualquer pessoa. Algumas das atividades de autocuidado intimamente relacionadas com o CD é a escovação dos dentes e alimentação. Isso significa atribuir parcela de responsabilidade pelo sucesso ou fracasso do tratamento, ao paciente, dentista, porém com grande contribuição do cuidador (VARELLIS, 2013).
De acordo com o déficit cognitivo do paciente, contar com a colaboração em relação à situação a que será submetido, pode ser de difícil condicionamento. Assim, é preciso que o dentista apresente a realidade do consultório envolvendo a etapa física, apresentando o ambiente e instrumentais, e lúdica, usando a brincadeira para conscientizar e realizar tratamento odontológico.
Os pacientes apresentam alto risco aos problemas de saúde bucal devido a coordenação motora alterada (autolimpeza dificultada), dieta com consistência amolecida, hipotonia dos músculos de mastigação e deglutição, uso de medicações que podem levar a diminuição do fluxo salivar e/ou causar hiperplasia gengival, e o cuidador como responsável pela higiene oral.
As manifestações bucais nesses pacientes: um alto índice de cárie por falta de coordenação nos movimentos e de higienização, associado a dieta rica em carboidratos e xerostomia; gengivite e periodontite; má oclusão, em função das ações musculares e da respiração bucal; traumatismos, ocasionados por contrações musculares; macroglossia e micrognatia (ANDRADE, 2007; VARELLIS, 2013).
Os familiares e cuidadores devem ser orientados e treinados para um bom desempenho na execução da higiene bucal dos pacientes com microcefalia, com utilização de suporte para fio dental, escovas elétricas, escovas interdentais, gazes umedecidas com clorexidina para remoção de placa bacteriana. Instruções sobre a dieta e uso de flúor são válidos no controle da carie dentária (ANDRADE, 2007; VARELLIS, 2013; SANTOS; SOARES JUNIOR, 2013).
Alguns pacientes necessitarão de estabilização para receber tratamento odontológico. Poderão ser utilizados os métodos de contenção física, mecânica ou química (ANDRADE, 2007).
No tratamento odontológico desses pacientes pode ser necessário o bloqueio temporário dos impulsos nervosos, para impedir a percepção de estímulos dolorosos, com uso de anestesia (ANDRADE, 2014).
De acordo com Varellis (2013), a prilocaína parece possuir um menor grau de toxicidade para o sistema nervoso central que a lidocaína. Por isso será o anestésico de escolha no atendimento de pacientes microcefálicos, prilocaína com vasoconstrictor.
Quanto aos analgésicos deve ser evitado o uso de substâncias com cafeína ou codeína, pela ação direta no SNC. E aos anti-inflamatório e antibióticos o uso será conforme indicação ou condição clínica. Sem restrições determinadas pelo quadro neurológico (VARELLIS, 2013; ANDRADE, 2014).
Ao considerar um protocolo de sedação mínima com benzodiazepínicos, para tornar o paciente mais cooperativo ao tratamento, deve estar atento para as medicações de uso contínuo dos pacientes. Muitas vezes, a depender do comprometimento neurológico, pode já fazer uso de benzodiazepínicos ou antiepilépticos. Necessário a solicitação de interação medicamentosa pelo médico, para avaliar o uso de outra medicação ou ajuste da dose, da medicação de uso contínuo, que tenha efeito sedativo para realização do tratamento odontológico.
4. CONSIDERAÇÕES FINAIS
A microcefalia deixou de ser uma manifestação rara com o advento endêmico da infecção por Zika vírus. Esta malformação congênita, em que o cérebro não se desenvolve adequadamente, causando alterações neurológicas de diferentes graus, pode desencadear alterações de ordem motora, auditiva, na visão, com repercussões cognitivas e atrasos mentais. Independentemente do transtorno neurológico desencadeado, não define o desenvolvimento da criança, porque o cenário socioafetivo e as experiências vividas interferem no futuro. Mesmo sendo necessário novos estudos com a finalidade de aprofundar conhecimentos sobre microcefalia, o entendimento sobre a plasticidade neural implica na potencialização benéfica da estimulação precoce. É de extrema importância que o cirurgião dentista tenha conhecimento sobre o quadro neurológico, seu papel na estimulação de novos arranjos sinápticos; bem como forma de tratamento atrelado as limitações do paciente – afinal será uma realidade o atendimento desses pacientes microcefálicos.
REFERÊNCIAS
ALCANTARA, D.; DRISCOLL, M.O. Congenital mycrocephaly. American Journal Genetics Part C. 2014;166C:124-139.
ANDRADE, E.D. Terapêutica medicamentosa em odontologia. 3ª ed. São Paulo: Artes Médicas, 2014.
ANDRADE, L.H.R. Protocolo de atendimento à criança sindrômica. In: Elias R. Odontologia para pacientes com necessidades especiais: uma visão clínica. 1ª ed. São Paulo: Revinter; 2007. p. 119-130.
ANDRIS, D.A. Semiologia: Bases para a prática assistencial. 1ª ed. São Paulo: Editora Lab; 2006.
ARAUJO, S.M.; SILVA, M.E.D.; MORAES, R.C.; ALVES, D.S. A importância do pré-natal e a assistência de enfermagem. Revista Eletrônica de Ciências. 2010 julho-dezembro;3(2):60-67.
BARATA, L.F.; BRANCO, A. Os Distúrbios fonoarticulatórios na Síndrome de Down e a intervenção precoce. Revista CEFAC. 2010;12(1):134-139.
BRASIL, Ministério da Saúde. Secretaria de Atenção à Saúde. Departamento de Ações Programáticas Estratégicas. Diretrizes de atenção à saúde ocular na infância: detecção e intervenção precoce para prevenção de deficiências visuais. Brasília: Ministério da saúde; 2013.
BRASIL, Ministério da Saúde. Secretaria de Atenção à Saúde. Atenção ao pré-natal de baixo risco. Brasília: Ministério da Saúde; 2012.
BRASIL, Ministério da Saúde. Secretaria de Atenção à Saúde. Diretrizes de estimulação precoce: crianças de zero a 3 anos com atraso no desenvolvimento neuropsicomotor decorrente de microcefalia versão preliminar. Brasília: Ministério da Saúde; 2016.
BRASIL, Ministério da Saúde. Secretaria de Atenção à Saúde. Protocolo de atenção e resposta à ocorrência de microcefalia relacionada à infecção pelo vírus Zika. Brasília: Ministério da Saúde; 2016.
BRASIL, Política nacional para integração da pessoa portadora de deficiência. Decreto Nº 3.298 lei n. 7.853, de 24 de outubro de 1989. Consolida as normas de proteção e dá outras providências. 1999.
BORELLA, M.P.; SACCHELLI, T. Os efeitos da prática de atividades motoras sobre neuroplasticidade. Rev Neurocienc. 2009;17(2):161-169.
BRASILEIRO, Filho G. Bogliolo patologia. 6ª ed. Rio de Janeiro: Guanabara Koogan; 2000.
CALVET, Guilherme et al. Detection and sequencing of Zika virus from amniotic fluid of fetuses with microcephaly in Brazil: a case study. The Lancet. 2016 june;(16):653-660.
CARVALHO, F.C.R. Síndromes Teratogênicas. In: Elias R. Odontologia para pacientes com necessidades especiais: uma visão clínica. 1ª ed. São Paulo: Revinter; 2007. p. 103-118.
CASTILHO-WEINERT, L.V.; FORTI-BELLANI, C.D. Fisioterapia em Neuropediatria. 1ª ed. Curitiba: Omnipax; 2011.
CORRADINI, H.B.; SADECK, L.S.R.; BANNWART, D.; BUNDUKI. Anomalias congênitas: Malformações. In: Marcondes E, Vaz FAC, Ramos JLA, Okay Y. Pediatria básica: pediatria geral e neonatal tomo I. 4ª ed. São Paulo: Savier; 2002. p. 280-289.
COSTA, R.C.G.F. O estado do conhecimento sobre estimulação precoce no conjunto de teses e dissertações brasileiras no período entre 2000 e 2011 [tese]. Paraná: Universidade Federal do Paraná; 2013.
COSTA, S.A. Evolução da resposta de movimentação da cabeça em direção ao som, em crianças, no primeiro semestre de vida. Pró-Fono. 2000;12(2):21-30
FERRARI, E.A.M.; TOYODA, M.S.; FALEIROS, L. Plasticidade Neural: Relações com o comportamento e abordagens experimentais. Psicologia: Teoria e pesquisa. 2001 Maio-Ago;17(2):187-194.
FINNIE, N.R.O. Manuseio em casa da criança com paralisia cerebral. 3ª ed. São Paulo: Manole; 2000.
FROSCH, M.P.; ANTHONY, D.C.; GIROLAMI, U. O Sistema nervoso central. In: Kumar V, Abbas AK, Fausto N, Aster JC. Robbins & Cotran patologia: bases patológicas das doenças. 8ª ed. Rio de Janeiro: Elsevier; 2010. p. 1292-1293.
GILMORE, E.C.; WALSH, C.A. Genetic of microcephaly and lessons for neuronal development. Rev Dev Biol. 2013 july;2(4):461-478.
JOHANSSON, M.A.; MIER-Y-TERAN-ROMERO, L.; REEFHUIS, J.; GILBOA, S.M.; HILLS, S.L. Zika and the risk of microcephaly. N England J Med. 2016 june.
KOGAN, M.; GILBERT, M.; LI. J.; YUKI, N. Complex of GM1- and GD1a-Like Lipo-oligosaccharide mimics GM1b, inducing Anti-GM1b antibodies. One. 2015 april. Disponível em: http://dx.doi.org/10.1371/journal.pone.0124004. Acesso em 20 de novembro de 2020.
LIMA, C.L.A.; FONSECA, L.F. Paralisia cerebral: neurologia, ortopedia e reabilitação. Rio de Janeiro: Guanabara Koogan; 2004. p.45-66.
LITTLE, J.W.; FALACE, D.A.; MILLER, C.S.; RHODUS, N.L. Manejo odontológico do paciente clinicamente comprometido. 7ª ed. Rio de Janeiro: Elsevier; 2008.
MACCHIAVERNI, L.M.L.; BARROS, Filho A.A. Perímetro cefálico: por que medir sempre. Medicina (Ribeirao Preto. Online). 1998 Dez; 31(4):595-609. Disponível em: <http://www.revistas.usp.br/rmrp/article/view/7730. Acesso em 27 de agosto de 2020.
MARCONDES, E.; VAZ, F.A.C.; RAMOS, J.L.A.; OKAY, Y. Pediatria básica: pediatria geral e neonatal tomo I. 4ª ed. São Paulo: Savier; 2002.
MIRANDA, M.C.; MUSZKAT, M.; MELLO, C.B.; Neuropsicologia do desenvolvimento. Rio de Janeiro: Editora Rubio; 2013.
MOORE, K.L.; PERSAUD, T.V.N.; TORCHIA, M.G. Embriologia clínica. 9ª ed. Rio de Janeiro: Elsevier; 2012.
NEIVA, F.C.B.; LEONE, C.R. Sucção em recém-nascidos pré-termo e estimulação da sucção. Pró-Fono Revista de Atualização Científica. 2006 maio/ago;18(2):141-150
OLIVEIRA, C.E.N.; MARIA, E.S.; NELSON, F.A. Fatores ambientais que influenciam a plasticidade do SNC. Acta Fisiátrica. 2001;8(1):6-13.
ORDÓÑEZ, L.M.C.; TINAJERO, M.A. Estimulación temprana: inteligencia emocional y cognitiva. Espanha: Equipo Cultural; 2012.
ORGANIZAÇÃO PAN-AMERICANA DA SAÚDE. Neurological syndrome and congenital anomalies. Zika situation report. 2016 February. Disponível em: http://apps.who.int/iris/bitstream/10665/204348/1/zikasitrep_5Feb2016_eng.pdf?ua=1. Acesso em 18 de junho de 2019.
OPITZ, J.M.; HOLT, M.C. Microcephaly: general considerations and aids to nosology. J Craniofac Genet Dev Biol. 1990;10(2):75–204
PADOVAN, B. O que é o método padovan. 2016. Disponível em: http://www.metodopadovan.com.br/o_que_e.html. Acesso em 15 de maio de 2019.
PHELPS, C.H. Neural plasticity in aging and Alzheimer’s disease: some select comments. Progress in Brain Research. 1990;(86):3-10.
RODRIGUES, M.M.; RODRIGUES, M.G.; VILA NOVA, L.C.P. Semiologia da criança e adolescente. 1ª ed. Rio de Janeiro: Guanabara Kogan; 2008.
SÁ, L.M.S.M.P. Intervenção precoce e microcefalia: estratégias de intervenção precoce [Tese]. Lisboa: Escola Superior de Educação João de Deus; 2013.
SARNO, Manoel et al. Zika virus infection and stillbirths: a case of hydrops fetalis, hydranencephaly and fetal demise. Neglected tropical diseases. 2016 Februery. Disponível em: http://dx.doi.org/10.1371/journal.pntd.0004517. Acesso em 12 de setembro de 2019.
SADLER, T.W. Langmam embriologia médica. 12ª ed. Rio de Janeiro: Guanabara Koogan; 2013.
SANTOS, L.B.; MARTINS, M.D. Intervenção terapêutica através da técnica Shantalla associada ao ofurô em bebê com cólica intestinal: um estudo de caso [monografia]. São Paulo: Centro Universitário Salesiano Auxilium; 2015.
SANTOS, P.S.S.; SOARES, JUNIOR L.A.V. Medicina bucal: A Prática na Odontologia Hospitalar. 1ª ed. São Paulo: Santos Editora; 2012.
SCHOENWOLF, G.C.; BLEYL, S.B.; BRAUER, P.R.; FRANCIS-WEIT, P.H. Larsen embriologia humana. 4ª ed. Rio de Janeiro: Elsevier; 2009.
SORIANO J. A influência da Shantalla para o desenvolvimento de bebês [monografia]. Rio Claro: Universidade Estadual Paulista, Instituto de Biociências de Rio Claro; 2013.
SWARTE, M.H. Tratado de embriologia médica: história e exame clínico. 5ª ed. Rio de Janeiro: Elsevier; 2006.
TAPPE, D.; NACHTIGALL, S.; KAPAUN, A.; SCHNITZLER, G.S.; SCHMIDT-CHANASIT, J. Acute Zika Virus Infection after Travel to Malaysian Borneo, September 2014. Emerging Infectious Diseases. 2015 May;21(5):911-913.
TUDELLA Eloisa et al. Comparação da eficácia da intervenção fisioterapêutica essencial e tardia em lactentes com paralisia cerebral. Fisioterapia do movimento, 2004;17(3):45-52.
TURNEPENNY PD, ELLARD S. Emery Genética Médica. 3ª ed. Rio de Janeiro: Elsevier; 2008.
UMEMURA, J.F.; LEITE, R.O.; PALÁCIO, S.G.; CAPELASSI, R. SHANTALA: intervenção fisioterapêutica utilizada em bebês prematuros de baixo peso. In: V mostra interna de trabalhos de iniciação científica. 2010. Paraná.
VARELLIS, M.L.Z. O Paciente com Necessidades Especiais na Odontologia: Manual Prático. 2ª ed. São Paulo: Santos Editora; 2013.
VENTURA, C.V.; GÓIS, A.L.; BELFORT, JUNIOR R. Zika virus in Brazil and macular atrophy in a child with microcephaly. The Lancet. 2016 January;(387):228.
VON DER HAGEN, Maja et al. Diagnostic approach to microcephaly in childhood: a two-center study and review of the literature. Developmental medicine & child neurology.2014;(56):732-741.
XAVIER, C. Assistência à alimentação de bebês hospitalizados. In: Basseto MCA, Brock R, Wajnsztejn R. Neonatologia um convite à atuação fonoaudiológica. São Paulo: Lovise; 1998. p. 255-275.
WERNECK, C. Muito Prazer, eu existo. Rio de Janeiro: WVA, 1993.
[1] Pós-graduação.
[2] Orientadora. Mestrado em Odontopediatria.
Enviado: Abril, 2021.
Aprovado: Junho, 2021.